Indhold
Lægemidler ved rygeophør
Lægemidler ved rygeophør anvendes i forbindelse med tobaksafvænning. Præparaterne indeholder nicotin, som findes i håndkøb i præparaterne Nicorette og Nicotinell. Ca. 25% af gravide rygere ophører med at ryge i starten af graviditeten, og yderligere 20% nedsætter tobaksforbruget. Hos gravide, der fortsat ryger 10-15 cigaretter eller mere daglig efter 2-3 måneders graviditet, frembyder nicotinholdige præparater mindre risiko end fortsat rygning.
Sundhedsstyrelsen fraråder generelt brug af e-cigaretter, især til gravide og ammende. Det gælder både dem med og uden nicotin – også selv om de bruges som rygestopmiddel, da den inhalerede damp kan indeholde skadelige stoffer.
1. Tobak
Indholdsstoffer og helbredsmæssige konsekvenser
Tobaksrøg indeholder både stimulerende og skadelige stoffer, bl.a. nicotin, tjærestoffer og kulilte. Nicotin er en stimulans, som giver øget velvære ved rygning, men samtidig virker stoffet psykisk og fysisk afhængighedsskabende. Tobakkens tjærestoffer kan virke kræftfremkaldende. Kulilten i tobak hæmmer iltoptagelsen og transporten af ilt, da kulilte konkurrerer med ilten om at bindes til hæmoglobin. Dette kan påvirke kredsløbet. Endelig indeholder tobak irritanter, som irriterer luftvejene, hvilket kan resultere i kroniske tilstande med inflammation efter mange års rygning.
Rygning har alvorlige konsekvenser for helbredet. Risikoen for cancer, især lungecancer, kronisk obstruktive lungesygdomme (KOL) og hjerte-karsygdomme er væsentlig øget, og man regner i dag med, at 25% af rygere vil dø af rygerelaterede sygdomme.
Rygere har en hurtigere metabolisme af lægemidler, da tjærestofferne virker enzyminducerende. Dette er årsagen til, at storrygere ofte skal have større doser af visse lægemidler. Det gælder især theophylliner, coffein, østrogen og testosteron. Endvidere nedbrydes kroppens egne kønshormoner hurtigere hos rygere, hvilket øger risikoen for osteoporose.
Nicotin
Nicotins afhængighedsskabende effekt skyldes hovedsagelig, at det påvirker virkningen af transmitterstofferne, acetylcholin og dopamin i hjernen ved at stimulere receptorer forskellige i centralnervesystemet.
Nicotin stimulerer især receptorer for acetylcholin. I forbindelse med stimuleringen binder nicotin sig så kraftigt til receptorerne, at det fortrænger en del af acetylcholinet. For at kompensere for den manglende stimulering af acetylcholin, danner organismen flere acetylcholinreceptorer. Dvs, at antallet af acetylcholinreceptorer opreguleres hos rygere. Noget tyder på, at hjerneaktiviteten øges, når der kommer en øget stimulering af acetylcholinreceptorerne.
Dopamin er et stof, der frigøres, når acetylcholin stimulerer acetylcholinreceptoren, og som virker angstdæmpende, afslappende og beroligende. Dopamin frigøres også hos ikke rygere, men mængden øges, når nicotin stimulerer især receptorer for acetylcholin.
Nicotin virker på den måde både afslappende og opkvikkende, og der vil normalt opstå abstinenser, hvis en storryger stopper brat med at ryge.
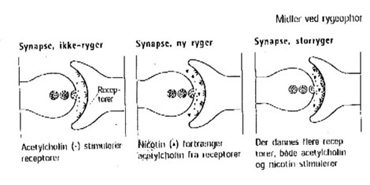
Ved rygeophør varer det 8-12 uger, inden antallet af acetylcholinreceptorer bliver nedreguleret til det normale niveau. Det er derfor storrygere oplever en større afhængighed og har svært ved at ophøre straks. Behandling med nicotinholdige præparater bør derfor vare mindst 3 måneder. Man skal være opmærksom på, at receptorerne blot går i dvale ved rygeophør. Hvis en forhenværende storryger starter med at ryge igen, vil receptorerne derfor “vækkes”, så man hurtigt kommer op på sit gamle forbrug igen.
Nicotin i tobaksrøg fra pibe, cigar og cerutter absorberes fra mundhulens slimhinde. Det skyldes, at nicotin her er på sin basiske form. Tobaksrøg fra cigaretter er derimod sur og absorberes fra alveolerne.
Omregningstabel
| 1 pibe | 3 cigaretter |
|---|---|
| 1 cigar | 4-5 cigaretter |
| 1 cerut | 3 cigaretter |
Rygning og graviditet
Rygning giver et dosisafhængigt fald i fødselsvægten. Børn født af mødre, der ryger 10-20 cigaretter daglig, vejer 200-250 g mindre, sammenlignet med børn af ikke-rygere. Alle organer på barnet er reduceret i størrelse. Børn af rygende mødre har en nedsat lungefunktion, en reduktion, der holder sig livet igennem. Det er nu bevist, at rygning under graviditet er en væsentlig risikofaktor for hoste og astma, som opstår indtil 2-års-alderen (8). Den lavere fødselsvægt hos rygeres børn er uafhængig af andre faktorer, og kan reduceres markant ved ophør af rygning før 20. graviditetsuge, mens rygereduktion tilsyneladende er uden effekt. Den lavere fødselsvægt skyldes formentlig, at nicotin nedsætter blodgennemstrømningen af placenta, modner placenta for tidligt, samt at kulilteindholdet i tobak giver iltmangel hos fosteret. Derudover øger rygning risikoen for spontan abort, for tidlig fødsel, præmaturitet og øget perinatal mortalitet. Den øgede mortalitet skyldes, at der er øget risiko for abruptio placentae, placenta prævia, primær vandafgang uden veer og intrauterin væksthæmning.
Rygeophør før planlagt graviditet kan hos kvinder med nedsat fertilitet normalisere chancen for graviditet. Det er uklart, om det samme gælder mænd.
Endvidere øger rygning under graviditeten risikoen for kolik hos den nyfødte (3) samt vuggedød.
Desuden øges hyppigheden af frakturer hos barnet i løbet af det første leveår, men synes ikke at have en længere varende effekt senere i barnealderen og i tidlig voksenalder (12).
Almindeligvis bør depotplastre undgås hos gravide, da den konstante og langvarige virkning udsætter fosteret for mere nicotin end intermitterende brug, fx tyggegummi, inhalator eller sugetabletter.
Amning
Hos ammende bør depotplastre undgås, da den konstante og langvarige virkning gør det umuligt at adskille dosering og amning. Ved andre lægemiddelformer, fx tyggegummi, bør amning foretages mindst 3 timer efter indtagelsen.
2. Nicotinholdige præparater
Anvendelse
Nicotinholdige præparater anvendes som led i en tobaksafvænning, så de fysiske abstinenssymptomer mindskes. Herved kan personen koncentrere sig om at bearbejde de psykologiske og sociale faktorer, der har betydning for rygevanen.
Præparaterne tilfører organismen 1/3-2/3 af den mængde nicotin, som rygning af middelstærke cigaretter tilfører. De fleste præparater giver dog ikke det samme “sus”, som fx cigaretter giver ved inhalation.
Fordele ved brug af nicotinholdige præparater under graviditet er at fosteret udsættes for mindre nicotin end hvis moderen ryger, forudsat at der anvendes lavest mulig dosis. Desuden undgås udsættelse for de andre skadelige stoffer, som findes i tobaksrøg. Derudover høster mor og barn gavn af de positive virkninger, som rygeophør har på helbredet.
Brug af nicotin-produkter nedsætter risikoen for at føde et dødt barn, sammenlignet med fortsat rygning (5).
En nyere undersøgelse (6) viser dog, at gravide eks-rygere, der har anvendt nicotinholdige præparater har en lettere øget risiko for at føde børn med misdannelser, bl.a. fra muskler og skelettet. Endvidere viser undersøgelsen, at der ikke er øget forekomst af misdannelser blandt børn født af rygere sammenlignet med ikke-rygere. Undersøgelsen beskæftiger sig kun med levendefødte børn. Da rygning øger risikoen for dødfødsel og muligvis også af spontan abort, kan et vist antal misdannelser hermed være elimineret. Endelig er det ikke oplyst, hvornår de gravide, der anvender nicotinholdige præparater er holdt op med at ryge.
Der er således dokumentation for, at rygning er skadeligt for gravide. Hvis en gravid ikke kan holde op med at ryge ved hjælp af de øvrige tilgængelige hjælpemidler (selvhjælpsmaterialer, rådgivning eller gruppestøtte), og der skal træffes et valg mellem rygning og nikotinpræparater, er det fortsat Sundhedsstyrelsens vurdering, at nikotinpræparater udgør en mindre risiko for graviditets- og fødselskomplikationer og skader på det ufødte barn end fortsat rygning. Lægemiddelstyrelsen har i overensstemmelse hermed overfor Sundhedsstyrelsen oplyst, at man på baggrund af den netop offentliggjorte undersøgelse ikke finder anledning til at ændre på den nuværende produktinformation vedrørende nikotinpræparater (7).
Den mængde nicotin, som barnet udsættes for under amning, er mindre end under graviditet og mindre end den mængde, som barnet modtager ved passiv rygning. Også under amning bør depotplaster undgås, da det ikke er muligt tidsmæssigt at adskille administration og aming. Ved de andre lægemiddelformer bør amning finde sted længst mulig, og mindst tre timer, efter indtagelse af nikotinpræparatet.
Bivirkninger
Større doser nicotin kan give utilpashed med hovedpine, svimmelhed, kvalme, svedtendens og hjertebanken. Desuden virker det lokalirriterende og kan, afhængig af lægemiddelformen, give milde og forbigående lokalirritationer i mund, svælg, næseslimhinde og på huden. Desuden kan nicotin give mave-tarmgener med hikke og kvalme, som skyldes, at noget af den indtagne dosis synkes og irriterer mave-tarmkanalen.
Personer med svære hjerte-karlidelser bør anvende nicotinholdige præparater med forsigtighed. Ved samtidig brug af hormonale kontraceptiva kan der, som ved rygning, være øget risiko for blodpropper.
Lægemiddelformer
| Lægemiddelform | Absorberes fra |
| Tyggegummi Sugetabletter Resoribletter | Mundhulens slimhinde |
| Inhalator | Mund-svælg slimhinden |
| Næsespray | Næsens slimhinde |
| Depotplaster | Huden |
Lægemiddelformerne indeholder nicotin på basisk form og absorberes fra hud og slimhinder. Hvis nicotinholdige præparater synkes, nedbrydes nicotin næsten totalt ved første-passage metabolisme.
Valg af lægemiddelform afhænger af rygetrang og rygevaner. Evt. kan man kombinere nogle af lægemiddelformerne. Alle lægemiddelformer er effektive.
For at få mindst mulig nikotinpåvirkning af fosteret anvendes primært intermitterende dosering med tyggegummi, sugetabletter, resoribletter, mundspray eller inhalator.
En undersøgelse (10) har endvidere vist, at nicotinplastre har dårlig effekt hos gravide. Nicotinplastre viser sig også at kunne medvirke til kolik hos nyfødte i lige så høj grad som rygning (11).
Tyggegummi
Når nicotintyggegummi tygges, afgives hele tiden nicotin, der hurtigt absorberes fra mundslimhinden.
Tyggegummi er egnet både til personer med et lille og et stort tobaksforbrug. Det lindrer rygetrangen straks og giver en følelse af at gøre noget aktivt i stedet for at ryge.
Anvendelse
Tyggegummiet anvendes ved, at 1 stk. tygges langsomt 10-15 gange, eller indtil tyggegummiet begynder at smage stærkt. Herefter skal det hvile i munden en tid, fx under tungen eller i kinden, inden tygningen fortsættes. Hvert stykke tygges på denne måde i 30 minutter.
Doseringen er individuel og afpasses efter det hidtidige rygeforbrug. Hvis det daglige tobaksforbrug har svaret til 20 cigaretter eller derover, anvendes tyggegummi i styrken 4 mg, ellers bruges styrken 2 mg. Normalforbruget er 8-12 stk. (højst 25 stk.) daglig. Når vanen er brudt – sædvanligvis efter 2-4 måneder – aftrappes forbruget over ca. 1 måned.
Behandlingen afsluttes, når forbruget er nedsat til 1-2 stk. tyggegummi i døgnet, som regel inden for 6 måneder. Behandlingen bør ikke vare længere end 1 år.
Bivirkninger
Nogle personer oplever irritation i halsen, svimmelhed, utilpashed, hikke, hjertebanken, flatulens og mave-tarmgener. Disse bivirkninger skyldes oftest ukorrekt tyggeteknik, især for hurtig tygning. Andre problemer kan være, at tandplomber eventuelt løsnes, og at der kan forekomme småblærer i munden. Småblærerne ses også ved rygeophør uden nicotintyggegummi og forsvinder med tiden.
Sugetabletter
Sugetabletter findes i 2 styrker og er både egnet til personer med et stort — og et lille forbrug. Sugetabletter på 1 mg henvender sig til rygere med et mindre tobaksforbrug, mens sugetabletterne på 2 mg anbefales til rygere med stærk afhængighed.
Under sugningen absorberes nicotin fra mundhulens slimhinde.
Anvendelse
1 sugetablet suges, indtil der fornemmes en kraftig smag. Derpå skal sugetabletten hvile mellem kind og tandkød. Når smagen aftager, suges igen. Denne fremgangsmåde gentages, og sugetabletten bliver opløst i løbet af ca. 30 minutter. Der bør højst bruges 25 sugetabletter dagligt.
Behandlingstiden bør maksimalt være 6 måneder.
Bivirkninger
Irritation i hals og mundhule forekommer.
Resoribletter
Også for denne lægemiddelform gælder det, at nicotin absorberes fra mundslimhinden. Resoribletten henfalder på ca. 30 minutter. under tungen.
Resoribletter henvender sig både til rygere med et lille og et stort tobaksforbrug. Storrygere kan anvende 2 resoribletter ad gangen. Endvidere er resoribletten diskret. Den kan ikke ses og mærkes næsten ikke, når den ligger under tungen.
Anvendelse
1-2 resoribletter anbringes under tungen hver time. Der anvendes højst 40 stk. daglig i 3 måneder og derefter aftrappes over 3 måneder.
Bivirkninger
Brændende fornemmelse i mund og svælg kan forekomme.
Mundspray
Ved brug af mundhulespray absorberes nicotin fra mundhuleslimhinden. Mundhulespray henvender sig både til rygere med lille eller stort tobaksforbrug.
Anvendelse
Der pustets direkte mellem kinderne og tænderne, skiftevis ved venstre og højre kind. Der må højst bruges 30 pust dagligt.
Bivirkninger
Irritation i hals, svælg og spiserør kan forekomme.
Inhalator
Ved brug af en inhalator absorberes nicotin fra mundhule og svælg.
Inhalatoren henvender sig til rygere med et lille tobaksforbrug. Endvidere er den egnet til personer, der savner en cigaret i hånden, idet brugen af inhalatoren efterligner flere af rygningens ritualer.
Anvendelse
Inhalatoren indeholder nicotin til 20-30 minutters konstant sugen. Inhalatoren kan bruges flere gange indenfor 24 timer, hvis man har brugt den i kortere tid end 20-30 minutter, fx i 5 min. Man kan også vælge at tage dybe inhalationer på inhalatoren, hvorved man får et lille “krads”, som kan virke behageligt for eks-rygere. Sædvanligvis bruges 6-12 inhalatorer dagligt i 6-12 uger, og dernæst aftrappes over 2-3 måneder.
Ved bortskaffelse af den brugte inhalator, bør der tages hensyn til, at den stadig indeholder nicotin.
Bivirkninger
Hoste, halsbrand samt irritation i mund, hals og svælg kan forekomme.
Forsigtighed bør udvises hos personer med svær astma og andre lungesygdomme pga. lokal irritation og hoste.
Næsespray
Nicotin absorberes her via næseslimhinden.
Næsespray giver et lettere “sus” af nicotin. Den er derfor egnet til personer, der er stærkt afhængige, og som har brug for en hurtig lindring af rygetrangen.
Anvendelse
Ved rygetrang tages der 1 pust i hvert næsebor. Mere end 4 pust pr. time frarådes. Det er vigtigt ikke at synke eller snuse ind gennem næsen for at bevare mest mulig nicotin på næseslimhinden. Den maksimale behandlingstid er 6 måneder.
Bivirkninger
Snue, nysen, næseblod samt lokal irritation i næsen kan forekomme. Under brugen kan der desuden opstå en prikkende og brændende fornemmelse i hovedet.
Næsespray bør bruges med forsigtighed hos personer med høfeber, tendens til næseblod eller andre lidelser i næsen.
Depotplastre
Nicotin absorberes let gennem huden. Depotplastrene er formuleret således, at nicotinet frigøres langsomt og med konstant hastighed over et tidsrum på 16 eller 24 timer. På denne måde opnås en konstant blodkoncentration gennem hele døgnet, og man undgår de fald i nicotinkoncentrationen, som udløser trangen til at ryge. Absorptionen af nicotin fortsætter en vis tid efter, at plastret er fjernet, idet den bundne nicotin i hudlaget absorberes, og derfor varer det 1-2 timer inden plasmakoncentrationen begynder at falde.
Depotplastre henvender sig til personer med et stort tobaksforbrug. Brug af depotplastre er en diskret metode, som kan være usynlig for andre.
Anvendelse
Plastret sættes på ren, tør, hårfri og ubeskadiget hud, fx på maven, overarmen eller hoften. Applikationsstedet bør varieres, så det samme sted først anvendes igen efter 1 uge. Ved bortskaffelse af det brugte plaster, bør der tages hensyn til, at det stadig indeholder nicotin.
Plastret tåler vand ved badning. Hvis plastret løsner sig, kasseres det, og et nyt påsættes et andet sted på kroppen.
Doseringen er individuel, og styrken afpasses efter det hidtidige tobaksforbrug. Den maksimale behandlingstid er 3 eller 6 måneder afhængig af præparatet.
Bivirkninger
Kontakteksem og hududslæt forekommer, men som oftest forsvinder det inden for 24 timer.
3. Valg af lægemiddelform
Hvilken lægemiddelform og styrke, der kan anbefales, afhænger ikke alene af tobaksforbruget, men også af hvordan og hvornår man ryger.
Rygeforskeren K.O. Fagerström har udviklet et skema, som giver et billede af det personlige rygemønster – og dermed også af afhængigheden af nicotin. I udfyldt stand er skemaet en god rettesnor for, hvilken hjælp, der er bedst for den enkelte på vejen mod at blive ikke-ryger. Er summen af de sammenlagte points over 6, er man meget nicotinafhængig og har derfor et højt nicotinbehov.

4. Sammenfatning og referencer
Sammenfatning
Ved anvendelse af nicotinholdige præparater hos gravide rygere udsættes fosteret for mindre mængde nicotin end ved fortsat rygning, og man undgår tobakkens øvrige skadevirkninger.
Doseringen er individuel og afhænger af det hidtidige tobaksforbrug.
Lavest mulige dosis tilstræbes under graviditet.
Det er vigtigt, at lægemiddelformerne anvendes korrekt for at opnå optimal effekt og færre bivirkninger.
Referencer
1. McElhatton, P.R. et al: The use of nicotine replacement therapy in pregnancy. Pharm.J. 2000, 265, 863-865.
2. Døssing, M.: Helbredsfordele ved rygeophør. Md.skr.prakt.lægeg. 1999, 77, 1073-1080.
3. Søndergård, C. et al: Smoking during pregnancy and infantile colic. Pediatrics, 2001, 108, 342-346.
4. Wisberg,K. & Henriksen,T.B.: Graviditet og tobak. Ugeskr Læg. 2003, 165, 4537-4540.
5. Strandberg-Larsen, K. et al: Use of nicotine replacement therapy during pregnancy and stillbirth: a cohort study. BJOG 2008, 115, 1405-1410.
6. Morales,M.M et al: Smoking habits, nicotine use, and congenital malformations. Obstet Gynecol, 2006, 107, 51-57.
7. Sundhedsstyrelsen: Om rygning og brug af nikotinprodukter under graviditet. jan 2006 www.sst.dk
8. Lannero,E. et al: Maternal smoking during pregnancy increases the risk of recurrent wheezing during the first years of life (BAMSE). Respiratory research. 2006, 7:3.
9. Forinash,A.B.et al: Nicotine replacement therapy´s effect on pregnancy outcomes. Ann. Pharmacother. 2010, 44, 000-000.
10. Coleman, T. et al: A randomized trial of nicotine-replacement therapy patches in pregnancy. N Engl J Med 2012, 366, 808-818.
11. Mildou, I et al: Nicotine replacement therapy during pregnancy and infantile colic in the offspring. Pediatrics. 2012, 129, 652-658.
12. Brand,J.S. et al: Maternal smoking during pregnancy and fractures in offspring: national register based sibling comparison study. BMJ 2020;368:17o57.
13. Pisinger,C.: Rygning I graviditeten. Ugeskr Læger 2020;182.V70754.
14. Rausgaard,N. et al: Tobak og graviditet. Ugeskr Læger 2019;181.V04190215.
