Indhold
Lægemiddelformers anvendelse
- Orale lægemiddelformer
- Rektale lægemiddelformer
- Vaginale lægemiddelformer
- Nasale lægemiddelformer
- Parenterale lægemiddelformer
Lægemiddelformers anvendelse
I det følgende beskrives forskellige lægemiddelformer til anvendelse:
- gennem munden eller i mundhule/svælg (oralt, peroralt)
- i endetarmen (rektalt)
- i skeden (vaginalt)
- til næsen (nasalt)
- ved injektion (parenteralt).
1. Orale lægemiddelformer
Ved oral (peroral) anvendelse af et lægemiddel forstås indtagelse gennem munden. Lægemidlet er beregnet til enten at udøve en lokal virkning i mundhule/ svælg, i mave-tarmkanalen eller at absorberes fra mundhule eller mave-tarmkanal for derefter at udøve en systemisk virkning.
Oral anvendelse er den administrationsmåde, der bruges mest. Lægemiddelformen tabletter er her den hyppigst anvendte.
Piller eksisterer ikke længere som lægemiddelform, men er i almindelig daglig sprogbrug synonymt med de forskellige faste orale lægemiddelformer, især massebetegnelse for tabletter og kapsler.
Følgende orale lægemiddelformer er beregnet til systemisk eller lokal virkning i mavetarm- kanalen:
- tabletter
- tyggetabletter
- brusetabletter
- opløselige tabletter
- dispergible tabletter
- smeltetabletter
- kapsler
- overtrukne tabletter
- enteropræparater
- depotpræparater
- granulater og pulvere
- miksturer (orale væsker)
- dråber (orale dråber)
De fleste af disse lægemiddelformer er beregnet til systemisk brug. Eksempler på lægemidler, beregnet til lokalt brug, er mælkesyrebakterier og afførings- midler i form af tabletter eller enterotabletter.
Følgende lægemiddelformer er beregnet til brug i mundhulen:
- resoribletter
- sugetabletter
- medicinsk tyggegummi
De fleste lægemidler, der anbringes i mundhulen, er beregnet til lokal virkning i mundhulen. Det gælder fx sugetabletter og mundskyllevæske. Resoribletter er beregnet til absorption fra mundhulens slimhinde.
Tabletter
Tabletter er doserede lægemidler beregnet til at udøve lokal virkning i mave tarmkanalen, fx syreneutraliserende midler, eller systemisk virkning, fx smerte- stillende midler. Absorptionen sker hovedsageligt fra tyndtarmen. Efter indtagelsen falder tabletten hen i mavesaften, hvorved lægemiddelstoffet frigøres (udløses) og opløses. Det opløste lægemiddelstof føres ud i tarmen, hvorfra det absorberes og føres via blodet direkte til leveren. Fra leveren føres lægemiddel- stoffet ud i kredsløbet og dermed til virkningsstedet.

Fig.1 Tablettens skæbne i organismen
De forskellige processer – fra indtagelse af en tablet til lægemiddelstoffet når virkningsstedet – er vist på fig. 1. Processerne a, b og c har indflydelse på den tid, der går fra indtagelse af en tablet til absorptionen af lægemiddelstoffet.
Langsom absorption
Af faktorer for selve tabletten, der kan bevirke en langsom absorption, kan eksempelvis nævnes:
- en lang henfaldstid på grund af for stort tryk under fremstillingen
- en langsom frigørelse af lægemiddelstoffet på grund af for meget bindemiddel
- en lang opløsningstid for lægemiddelstoffet på grund af stor partikelstørrelse.
Andre faktorer er også involveret i absorptions- processerne som nævnt under almen farmakologi.
Indtagelse af tabletter
Frigørelsen af lægemiddelstof sker hurtigst, når tabletten indtages med rigelig væske, dvs. et helt glas vand. Desuden sikrer indtagelsen af væske, at lægemidlet ikke sætter sig fast i spiserør og mavesæk, hvor lægemidlet kan give stærk irritation undertiden med ætsninger.
Tabletter kan enten synkes hele, eller de kan deles, hvis de er forsynet med delekærv. Formålet med en delekærv er at lette indtagelsen. Man kan ikke regne med, at der er lige meget i hver halvdel. Kun hvis der i doseringsforslaget indgår ½ tablet, er tabletten fremstillet, så der er garanti for lige meget i hver halve tablet. Mange tabletter kan også knuses inden indtagelse, hvis det er svært for brugeren at synke tabletten. I enkelte tilfælde kan dette dog være uhensigtsmæssigt at knuse tabletten, fx hvis lægemiddelstoffet virker lokalirriterende eller ætsende. Det er derfor altid en god ide at læse indlægssedlen, inden lægemidlet anvendes.
Tyggetabletter
Tyggetabletter skal – som navnet siger – tygges, før de synkes. Tygningen sikrer, at der sker en hurtig for deling i mavesækken. Formålet med at anvende tyggetabletter kan såvel være at opnå en systemisk effekt som en lokal virkning i mave-tarmkanalen. Tyggetabletter kan være et hensigtsmæssigt alternativ til andre lægemiddelformer. Det gælder fx miksturer med syreneutraliserende midler, hvor der skal indtages relativt store mængder, og tyggetabletter derfor er lettere at medbringe for patienten. Endvidere kan tyggetabletter med fordel anvendes i vitaminpræparater, da det letter indtagelsen for fx børn.
Efter tygning bør der skylles efter med vand.
Brusetabletter
Brusetabletter skal opløses i væske, før de indtages. Virkningen indtræder hurtigt, idet lægemiddelstoffet er opløst allerede inden indtagelsen. Lægemiddelformen – brusetabletter – anvendes især til smerter og nedsætter her graden af mavegener i forhold til tabletter.
Natriumindhold
Mange brusetabletter indeholder ret store mængder natrium i form af natriumhydrogencarbonat, der sammen med citronsyre udvikler kuldioxid, når tabletten opløses i vand. Det giver en klar opløsning, som ligner mineralvand. Man bør være opmærksom på indholdet af natrium ved brug af præparater til patienter med forhøjet blodtryk samt hjerte- og nyresygdomme, da natrium kan forværre disse lidelser Brusetabletter bør ikke synkes hele, da der kan være risiko for ætsninger på slimhinder mv.
Opløselige tabletter
Opløselige tabletter kan opløses i vand, inden de indtages, hvilket kan være en fordel, hvis man har svært ved at synke tabletter. De kan dog også synkes hele, dvs. indtages som en almindelig tablet. Opløselige tabletter indeholder ikke hjælpestoffer, der giver en bruse- effekt.
Dispergible tabletter
Dispergible tabletter er beregnet til at blive opslemmet (dispergeret) i vand inden indtagelsen. Dette giver en ensartet væske, hvori lægemiddelstoffet ikke er opløst, men fint fordelt. Dispergible tabletter kan også synkes hele, dvs. indtages som en almindelig tablet.
Smeltetabletter
Disse tabletter er beregnet til hurtig udløsning efter placering på tungen, hvor de smelter i løbet af tre minutter. De kan evt. opløses i vand inden anvendelsen. Smeltetabletter absorberes sædvanligvis fra tyndtarmens slimhinde. Smeltetabletter kan være velegnede ved ønske om en hurtig effekt og ved synkeproblemer. Efter smeltningen bør der skylles efter med vand. Smeltetabletter benævnes ofte frysetørrede tabletter.
Kapsler
Der findes teknisk set 2 hovedtyper af kapsler – hårde og bløde kapsler. Hårde kapsler består sædvanligvis af 2 dele, hvoraf den ene er skubbet ind i den anden. I bløde kapsler er kapselhylsteret derimod en lukket enhed. Kapselhylsteret består i begge tilfælde hovedsageligt af gelatine, men er i de bløde kapsler tilsat et blødgørende hjælpestof.
Hårde kapsler indeholder lægemiddelstoffet i form af pulver, granulat eller lignende. Indholdet kan eventuelt hældes ud og udrøres i væske inden indtagelsen. Udtømningen af indholdet i kapslen giver dog en usikkerhed i doseringen.
Bløde kapsler anvendes til lægemiddelstoffer, som er flydende, fx fiskeolier. Bløde kapsler bør synkes hele af hensyn til ubehagelig smag, men kan dog i visse tilfælde bides over fx for at få hurtigere indsættende effekt.
Kapsler kan være formuleret som entero- eller depot kapsler.
Overtrukne tabletter
Mange tabletter forsynes med et overtræk. Der findes flere former for overtræk, fx sukker- og filmovertræk, enterosolubilt overtræk og overtræk, der giver en depotvirkning. Overtrukne tabletter betegnes ofte dragéer.
Det kræver et nøje præparatkendskab at kunne håndtere tabletter med overtræk. Det skyldes, at virkningen ofte ændres, hvis et præparat bliver delt eller knust. Desuden opnås virkningen tit senere – afhængig af overtrækkets art – end med ikke-overtrukne tabletter.
Filmovertræk
Formålet med et filmovertræk kan bl.a. være:
- at beskytte lægemiddelstoffet mod lys og luft
- at dække over en ubehagelig lugt og smag
- at dække over stoffer, der farver kraftigt
- at beskytte brugeren mod kontaktallergi, fx præparater med antibiotika
- at bidrage til sikkerheden gennem et karakteristisk udseende, fx ved at anvende et farvet overtræk.
Enteropræparater
Enteropræparater er forsynet med et enterosolubilt overtræk, som er resistent mod mavesaft men opløseligt i tarmsaft.
Forsinket virkning
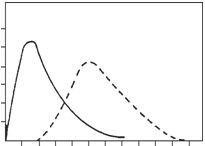
Fig.2: Plasmakoncentrationen (Enteropræparat)
På fig. 2 er vist kurver over plasmakoncentrationen for enterosolubilt overtrukne tabletter (stiplet linie) og for ikke-overtrukne tabletter (optrukken linie).
Formål
Formålet med et enterosolubilt overtræk kan bl.a. være:
- at forsinke virkningen, fx analgetika til gigtpatienter mod morgenstivhed
- at nedsætte mave-tarmgener, fx valproat og acetylsalicylsyre
- at beskytte lægemiddelstoffer, der nedbrydes i mavesækken på grund af den sure reaktion, fx omeprazol
- at opnå en høj koncentration i tarmen af lægemiddelstoffer til lokal virkning, fx tarmdesinficerende midler og fordøjelsesenzymer.
Afføringstabletter med bisacodyl er alle forsynet med et enterosolubilt overtræk. Det skyldes, at bisacodyl skal omdannes i tarmen, før virkningen kan opnås. Hvis præparater med enterosolubilt overtræk deles eller knuses, ødelægges overtrækket.
Depotpræparater
Forlænget virkning Depotpræparater er formuleret på en måde, så lægemiddelstoffet afgives over flere timer. Herved opnås, at virkningen forlænges.
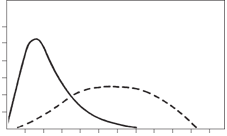
Fig.3: Plasmakoncentration (Depotpræparat)
På fig. 3 er vist kurver over plasmakoncentrationen ved indgift af depottabletter (stiplede linie) og ved indgift af samme dosis i almindelige tabletter (optrukne linie).
Formål
Formålet med depotpræparater kan bl.a. være:
- At nedsætte antallet af doser, der skal indtages. Den mulighed foreligger, fordi en depottablet kan indeholde en større mængde lægemiddelstof end en almindelig tablet, og evt. kan lægemiddelstoffet afgives til forskellige tider. Depotpræparater kan ofte indeholde doser, der er 3 – 4 gange højere end en almindelig tablet.
- At undgå høje koncentrationer i mave-tarmkanalen med lokalirritation til følge. Fx giver kaliumchlorid i høj koncentration irritation i mave-tarmkanalen.
- At opnå en jævn plasmakoncentration især for lægemidler med lille terapeutisk interval, hvor høje plasmakoncentrationer kan give bivirkninger.
For de fleste depotpræparaters vedkommende indtræder virkningen langsommere end ved indtagelse af en almindelig tablet. Patienten kan herved fristes til at tage flere doser på grund af manglende effekt. Det kan få katastrofale følger og medføre reaktioner på forgiftning.
Nogle depotpræparater er dog formuleret således, at der hurtigt frigøres en vis mængde lægemiddelstof. Derved får præparatet ud over depotvirkningen en hurtig indsættende effekt.
Depotpræparater findes inden for flere lægemiddelformer, bl.a. tabletter, kapsler og granulater. De findes under forskellige navne som duretter og retard. Betegnelserne refererer til opbygningen af præparaterne – de er dog ikke altid helt entydige.
Opbygningen af et depotpræparat er afgørende for, hvordan det skal håndteres i forbindelse med indtagelsen – om det skal synkes helt, må deles eller knuses.
Granlulater og pulvere
Af andre faste lægemidler til oral indtagelse kan nævnes pulvere og granulater, der er beregnet til at indtages skefuldvis. Granulater kan være brusegranulater og afdelte granulater, hvor dosis er afmålt. Præparaterne indtages lettest efter opløsning eller udrøring i væske.
Granulater findes endvidere som enterogranulater og depotgranulater. De skal synkes hele for at sikre, at kornene ikke tygges, og overtrækket derved beskadiges.
Granulater består, som navnet siger, af små korn (granula). Granulater er sædvanligvis behageligere at indtage end pulvere.
Ordet pulver indgår i andre lægemiddelformer, fx pulver til oral opløsning, pulver til injektionsvæsker og inhalationspulver.
Miksturer
Miksturer – også kaldet oral væske – er flydende lægemidler beregnet til at indtages skefuldvis. De kan være opløsninger, emulsioner eller suspensioner. Hvis miksturen danner bundfald, er omrystning umiddelbart før brugen en forudsætning for, at doseringen bliver ensartet. Der kendes flere eksempler på overdoseringsreaktioner, opstået ved, at patienten har glemt at ryste flasken.
Dosering
Miksturer doseres i teskefulde, barneskefulde eller spiseskefulde. For at sikre at doseringerne svarer til 5, 10, henholdsvis 15 ml, sker afmålingen med en medicinmåleske (5 ml og derunder), et medicinmålebæger eller evt. ved hjælp af en doseringssprøjte. Medicinmålene udleveres sammen med miksturen, og det bør sikres, at patienten er fortrolig med brugen. Man bør være opmærksom på, at almindelig husholdningsbestik gennemsnitlig kun kan rumme 3/4 af det medicinsk korrekte mål.
Miksturer bør indtages med væske. Efter indtagelse af en mikstur, der indeholder antibiotika, bør dette ske for at undgå påvirkning af den normale bakterieflora i mund og svælg.
Dråber
Dråber, også kaldet orale dråber, er flydende læge- midler til oral brug sædvanligvis doseret dråbevis. Afmålingen af dosis sker ved hjælp af forskellige adrypningsanordninger. For at opnå en korrekt dosering er det nødvendigt at følge brugsanvisningen nøje. Nogle dråbepræparater er forsynet med en målepipette.
Visse olieholdige dråber opbevares koldt, hvilket medfører en høj viskositet, som kan vanskeliggøre eller hindre afmåling af dosis. Det er derfor vigtigt, at præparatet har stuetemperatur, når det foreskrevne antal dråber afmåles.
Resoribletter
Resoribletter indeholder lægemiddelstof i doseret mængde, beregnet til absorption fra mundhulens slimhinde. Resoribletter må ikke synkes, men skal falde hen i mundhulen, hvorefter lægemiddelstoffet absorberes hurtigt gennem den tynde slimhinde. Præparaterne anbringes oftest under tungen (sublingual indgift), men kan også placeres mellem tandkødet og læben eller i kinden (bukkal indgift). Resoribletter med glycerylnitrat kan evt. tygges, hvorefter de anbringes under tungen.
Virkningen opnås hurtigt med resoribletter. Det skyldes dels den hurtige absorption, dels at lægemiddel- stoffet føres med blodet til virkningsstederne uden om leveren. Første-passage metabolisme undgås ved denne administrationsmåde.
Resoribletter anvendes, hvis man ønsker en særlig hurtig virkning fx med glycerylnitrat eller buprenorphin, der begge har en udtalt første-passage metabolisme. Resoribletter med disse indholdsstoffer må derfor ikke synkes hele, da virkningen kan udeblive. Sublingual mundhulespray, Nitrolingual, er ligesom resoribletter beregnet til absorptions fra mundhulens slimhinde. Fordelen er bl.a. at den lettere kan administreres af andre end patienten selv samt er bedre egnet ved mundtørhed.
Sugetabletter
En sugetablet er oftest beregnet til at give en lokal virkning i mund og svælg, fx Strepsils og Hexocain. Der findes dog også sugetabletter til systemisk virkning, fx Nicotinell sugetablet.
Sugetabletten skal holdes i munden og suges ligesom et bolche, hvorved sugetabletten langsomt vil afgive sit lægemiddelstof. Herved opnås, at lægemiddelstoffet i længere tid er i kontakt med slimhinden i mund og svælg, hvor det skal udøve sin virkning (fx desinficerende og/eller lokalbedøvende midler) eller absorberes over slimhinden til blodbanen. Sugetabletter må ikke tygges eller synkes, da virkningen i så fald afkortes eller udebliver.
Medicinsk tyggegummi
Medicinsk tyggegummi kan anvendes som lægemiddelform, hvis der ønskes en lokal virkning i mund og svælg, eller for lægemiddelstoffer, der kan absorberes fra mundslimhinden. Fluor og nicotin findes som medicinsk tyggegummi. I tyggegummi kan nicotin være bundet til en ionbytterharpiks og indesluttet i en gummi- base, hvorfra det ved passende tyggehastighed afgives i løbet af ca. ½ time.
Det er vigtigt, at medicinsk tyggegummi tygges tilstrækkeligt længe, så lægemiddelstoffet bliver frigjort. Tyggegummiet må ikke synkes.
2. Rektale lægemiddelformer
Præparater til rektal anvendelse er beregnet til indføring eller indhældning i endetarmen (rectum). Rektale præparater findes som suppositorier, klysmaer, opløsninger, salver og tamponer. Der kan være flere formål med brugen af rektale lægemidler. Det kan være ønsket om en lokal virkning i endetarmen med fx hæmoroidemidler eller afføringsmidler. Endvidere kan formålet være at opnå en systemisk virkning af et lægemiddelstof, absorberet fra tarmen.
Hvornår vælges rektal indgift?
Rektale præparater anvendes specielt i situationer, hvor oral indgift ikke er mulig. Det kan enten skyldes patientens tilstand – fx kvalme, bevidstløshed, kramper – eller at lægemidlet giver lokale gener i mave-tarm- kanalen. Endvidere kan rektal indgift vælges i tilfælde, hvor lægemiddelstoffet ødelægges i mave-tarmkanalen, eller hvor en stor del nedbrydes ved første- passage metabolisme i leveren.
Absorption
Absorptionen fra endetarmen er ofte ufuldstændig og varierer fra patient til patient og fra gang til gang – afhængig af tarmens beskaffenhed og fyldning. Endvidere er absorptionen ofte bedre fra rektale præparater på vandig opløsning end fra suppositorier.
Suppositioner
Suppositorier (stikpiller) er doserede lægemidler beregnet til indføring i endetarmen, hvor de smelter (fx hårdfedt) eller opløses (fx macrogol). Herefter frigøres lægemiddelstoffet og kan virke lokalt eller absorberes. Henfaldet tager længere tid, når det foregår ved opløsning end ved smeltning, da endetarmen kun indeholder en lille mængde slim.
Praktisk anvendelse
Suppositorier kan indføres med den spidse eller flade ende forrest. Indføringen sker lettest, når man enten sidder på hug, sidder foroverbøjet på toilettet eller ligger ned. Det kan ofte være en fordel at fugte suppositoriet hurtigt med lunkent vand inden indføringen. Det gælder de tilfælde, hvor det er vanskeligt at indføre suppositoriet. Endvidere kan det dæmpe smertefornemmelsen i endetarmen efter indføring af suppositorier med macrogolgrundmasse. Smerterne skyldes en lokal dehydrering af endetarmens slimhinde, når macrogolen opløses. Ved indføring af suppositorier kan man af hygiejniske grunde anvende engangshandsker eller eksplorationshætter.
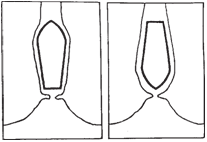
A: Plasthylstret kan åbnes ved træk i fligene som vist på tegningen:

B: Plasthylstret kan også åbnes ved hjælp af en saks, idet hylstret klippes op tæt ad suppositoriet som vist på tegningen, hvorefter suppositoriet kan presses ud gennem den opklippede side af hylstret.
Fig. 4: Vejledning i åbning af suppositorieforme
Undertiden kan der opstå problemer under brugen af suppositorier. Fx kan de smeltede grundmasser give udsivning fra endetarmen, og hos personer med slap lukkemuskel kan suppositoriet let glide ud. Patienter med hæmoroider eller smårifter i endetarmen føler sig ofte generet af de skarpe kanter på suppositoriets grundflade. Her kan det i reglen hjælpe at indføre suppositoriet omvendt (fig. 5). Mange finder det desuden nemmere at indføre den flade/brede ende forrest. Det fører muligvis også til færre udstødninger af lægemidlet
Klysma
Klysmaer, også kaldet rektale væsker, er flydende lægemidler til indhældning i endetarmen. De udleveres af hygiejniske grunde i engangsbeholdere af plast ofte med plasthandske. Endvidere er de forsynet med rektalspids, hvorved opløsningen kan indføres så dybt, at den ikke straks tabes igen.
Klysmaer anvendes oftest til lokal brug – i reglen for at give en afførende virkning, men ved brug af visse klysmaer opnås en systemisk virkning.
Når en systemisk virkning ønskes, anvendes især en vandig opløsning. Absorptionen sker hurtigt, og virkningen indtræder i løbet af få minutter, hvilket bl.a. udnyttes til behandling af feberkramper hos børn. Eksempelvis kan nævnes diazepam, der findes dispenseret i forskellige styrker i miniklysmaer eller som rektalsprøjter.
Praktisk anvendelse
Ved anvendelse af klysmaer ligger patienten på siden med let bøjede ben. Indføringen lettes ved at fugte spidsen med lidt vand, vaselin eller lidt af væsken. Beholderen holdes sammentrykket, mens spidsen trækkes ud, og virkningen kan forventes efter ca. 10 minutter. Efter indhældning i endetarmen tilbagehol- des væsken længst muligt. Ved anvendelse af klysma til børn må der udvises særlig forsigtighed, idet rektalspidsen kan beskadige tarmvæggen. I visse brugsvejledninger angives det derfor, at ved anvendelse til børn under 3 år indføres rektalspidsen kun i sin halve længde.
Rektalsalver
Salver anvendes ofte til lokal behandling i endetarmen af fx hæmoroider eller kløe. Salver til brug i endetarmen vil ofte være vedlagt en rektalspids, som påsættes tuben ved anvendelsen. Salver er lettest at anvende, når brugeren sidder på hug eller ligger ned.
3. Vaginale lægemiddelformer
Præparater til vaginal anvendelse er beregnet til ind- føring eller udskylning i skeden (vagina). Vaginale præparater findes som vagitorier, kapsler, skum, geler, cremer, salver, indlæg og tamponer.
Formålet med brugen af vaginale lægemidler er at opnå en lokal virkning i vagina. Muligheden for at opnå en systemisk virkning foreligger dog, idet absorptionsforholdene ofte er gode. Lægemidler absorberet fra vagina, fx progesteron og p-ring (NuvaRing), føres direkte til det systemiske kredsløb uden om første-passagemetabolisme. Trods dette udnyttes vagina sjældent som alternativ til andre administrationsveje. Det skyldes bl.a., at en stor del af dosis ikke absorberes på grund af udsivning, og at mange patienter foretrækker andre lægemiddelformer.
De vaginale lægemidler, der bruges til lokal anvendelse, er midler til at bekæmpe uønskede mikroorganismer i skeden og midler til antikonception. Desuden anvendes midler med østrogener til klimakterielle gener og prostaglandiner til brug ved abortindgreb eller igangsættelse af fødsler.
Vagitorier, vaginalkapsler
Vagitorier og vaginalkapsler indeholder lægemiddelstof i doseret mængde. Efter indføring i vagina frigøres lægemiddelstoffet fra hjælpestofferne, hvorefter virkningen indtræder. Vagitorier fremstilles i form af suppositorier eller tabletter, dog ofte i afvigende form. Vaginal kapsler er bløde eller hårde kapsler, der henfalder i vagina, hvorefter lægemiddelstoffet frigives
Praktisk anvendelse
Vaginalpræparaterne skal i reglen indføres dybt i vagina evt. med en applikator, mens man sidder over skrævs på toilettet, ligger ned eller sætter den ene fod på en stol. Under graviditet bør vaginale lægemidler ikke indføres for dybt, da det kan skade livmoder- halsen. Det kan lette indføringen at fugte præparatet med lidt vand, inden det anbringes i vagina. Vagitorier, fremstillet som tabletter, må ikke fugtes med vand før indføringen, da de så begynder at henfalde. Behandlingen foretages bedst ved sengetid, da en eventuel udsivning herved opleves mindre ubehagelig.
Vaginalindlæg
Vaginalindlæg kan være en ring, fx NuvaRring (p-ring) eller en pude med et kunsstof, fx Propess og Misodel, der indeholder prostaglandin. Vaginalindlæg har sædvanligvis depoteffekt, da lægemiddelstoffet langsom frigives fra ringen eller puden.
Vaginalcreme/vaginalgel
Vaginalcreme/gel er beregnet til indføring i vagina sædvanligvis ved hjælp af specielle doseringssprøjter. Det er vigtigt at følge den vedlagte brugsanvisning nøje, dels for at opnå den tilsigtede virkning, dels for at undgå rifter i skedens slimhinde fra doseringssprøjten/applikatoren. Vaginalcreme/gel, der indeholder antikonceptionelle midler, skal i reglen anvendes sammen med et pessar.
Vaginalskyllevæske
Til vaginale udskylninger anvendes i reglen opløsninger, der fremstilles ved fortynding af koncentrerede opløsninger. Vaginal udskylning bør kun foretages i samråd med læge. Det skyldes, at der ved ukritisk brug er fare for beskadigelse af æggeledere, lokal- irritation og risiko for infektion, da vaginas naturlige miljø kan ødelægges.
4. Nasale lægemiddelformer
Næsedråber er flydende lægemidler til inddrypning i næsen.
Praktisk anvendelse
Næsedråber anvendes på følgende måde: Først pudses næsen, derefter inddryppes den foreskrevne mængde i hvert næsebor ved hjælp af den afdrypningsanordning, der hører til flasken. Under inddrypningen bøjes hovedet stærkt bagover, så næseborene peger lige op mod loftet, fx kan man ligge på en seng med hovedet ud over kanten eller med en pude under skuldrene. Efter et par minutter bøjes hovedet forover, så næsedråberne kan trænge ind overalt i næsens hulrum. Herved påvirkes næsens slimhinder samtidig med, at opløsningen hindres i at løbe smages i munden, fordi en lille del – også ved korrekt brug – vil passere fra næsehulen ned i mundhulen
Endosispipetter
Næsedråber findes ud over dispenseringen med afdrypningsanordning også i éndosispipetter, en speciel type endosisbeholdere. De har visse fordele, bl.a. er de mere hygiejniske under brug. Endvidere kan man afbryde behandlingen uden at skulle kassere den resterende mængde, idet risikoen for kontaminering er fjernet.
Næsespray
Ved brug af næsespray forstøves væsken op i næsehulen. Herved fordeles lægemidlet i det meste af næsehulen, og risikoen for, at lægemidlet løber ned i svælget og synkes, bliver mindre.
Praktisk anvendelse
Næsespray består som oftest af en plastbeholder med forstøvningsanordning. Forstøvningen opnås ved, at lægemidlet under tryk drives gennem en dyse. Trykket skabes manuelt enten ved sammenpresning af beholderen eller ved hjælp af en mekanisk pumpe anbragt i beholderen. Ved visse mekaniske pumpespray er det nødvendigt at “pumpe“ nogle gange, før der er skabt tryk nok til at presse væsken ud. Næsespray er forsynet med doseringsventil.
Næsesprayen skal holdes lodret under anvendelsen, da den ellers kan tømmes med få pust og resultere i kraftig overdosering med uønskede virkninger. Det er derfor nødvendigt, at personen sidder eller står under pustningen. Hovedet bøjes let forover, spidsen af sprayen holdes ved åbningen af næseboret, og væsken doseres ved et hurtigt tryk.
5. Parenterale lægemiddelformer
Parenterale lægemiddelformer indgives udenom tarmsystemet. Par = udenom og enteral = tarmen. De udsættes derfor ikke for fordøjelsessystemets enzymer og føderester og påvirkes som sådan ikke af fødeindtagelse. På samme måde udsættes parenterale lægemidler heller ikke for første-passage metabolisme i leveren.
Vær opmærksom på, at transdermale lægemiddelformer som fx creme og salve med systemisk virkning eller depotplastre ikke er parenterale lægemidler, selvom de ikke tilføres via fordøjelsessystemet og heller ikke udsættes for første-passage metabolisme i leveren. Parenterale lægemidler administreres via indstik gennem huden, som injektion eller infusion. Det vil sige, at de administreres udenom barriererne i det ydre immunforsvar, hvorfor parenterale lægemidler altid skal være sterile.
Parenterale lægemidler anvendes pga. deres administrationsvej (som injektion og infusion) mest på sygehusafdelinger, i hjemmepleje og i lægekonsultationer eller tandlægepraksis. Enkelte præparattyper, fx insulin, væksthormon og hepariner kan dog administreres af patienten selv vha. en injektionspen.
Injektion
Injektion betyder, at en mindre mængde lægemiddel indsprøjtes vha. sprøjte og kanyle på en gang og sædvanligvis nogle få ml, i hvert fald under 50 ml. Dette kan ske på mange måder. De tre mest almindelige er subcutant (under huden), intramuskulært (ind i en muskel) eller intravenøst (ind i en vene):
| Administrationsvej | Virkning |
| s.c | Subcutant | Under huden i fedt eller bindevæv | Efter 5-15 minutter |
| i.m | Intramuskulært | I en muskel | Efter 3-10 minutter |
| i.y | Intravenøst | I en vene | Straks eller efter få minutter |
Tabel: Oversigt over administrationsvej og virkning for parenterale lægemidler. Tiderne er kun generelle.
Injektion kan være årsag til lokalirritation eller smerte på indstiksstedet. Årsagen kan henføres til såvel lægemiddelstof som hjælpestoffer, fx opløselighedsfremmende stoffer. Olieholdige lægemidler injiceres altid intramuskulært.
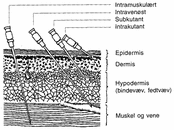
Fig.6: Administrationsveje for injektionspræparater
Subcutan injektion
Ved subcutan injektion (s.c.) gives injektionen i binde- eller fedtvæv under huden. Injektionen gives på steder, hvor der er mindst risiko for at ramme nerver eller blodkar. Det vil normalt være på ydersiden af lårene eller på ydersiden af overarmene. Ved hyppige, gentagne injektioner fx med insulin er det vigtigt at skifte injektionssted fra gang til gang. Herved nedsættes risikoen for lokal irritation og infiltrationer på injektionsstedet. Infiltrationer på injektionsstedet kan medføre en langsommere og svagere virkning af lægemidlet.
Virkning af lægemidler indgivet ved subcutan injektion indtræder sædvanligvis indenfor 5-15 minutter. Det er noget hurtigere end ved indtagelse af det tilsvarende orale lægemiddel, men lidt langsommere end ved intramuskulær eller intravenøs injektion.
Intramuskulær injektion
Ved intramuskulær injektion (i.m.) gives injektionen i en muskel. Injektionen gives, hvor der er mindst risiko for at ramme nerver eller blodkar. Det vil normalt være i sædemusklen, dvs. på balderne, eller på lårets forside. Injektion i en muskel vil kunne forårsage lokal vævsirritation i musklen med ømhed eller evt. beskadigelse af muskelvævet til følge. Dette er mest almindeligt ved indgift af olieholdige injektionsvæsker. Virkningen indtræder i løbet af 3-10 minutter, dvs. noget hurtigere end såvel oral som subcutan indgift.
Intravenøs injektion
Ved intravenøs injektion (i.v.) gives injektionen direkte ind i en vene. Injektionen gives hyppigst ind i vener i albuebøjningen, på underarm eller håndryg. I nogle tilfælde gennem en særlig, fastliggende venekanyle. I andre tilfælde anvendes en helt almindelig kanyle. Virkningen indtræder næsten med det samme. Det skyldes, at injektionsvæsken kommer direkte ind i det cirkulerende (systemiske) blod og fordeles til virkningsstedet på ganske kort tid. De fleste organer nås indenfor ca. 1 minut.
Ved behov for at injicere vandige injektionsvæsker, som er meget lokalirriterende, kan man nedsætte risikoen for skader i venen ved at give injektionen langsomt intravenøst, fx over 5-10 minutter. Nogle stoffer er så lokalirriterende, at de kan forårsage phlebitis (årebetændelse) ved injektion i de små vener på armene. Sådanne lægemidler må derfor gives langsomt ind i større vener fx via et centralt venekateter, som lægges ind i en stor vene under kravebenet, hvor blodgennemstrømningen er stor nok til hurtigt at fortynde lægemiddelstoffet.
Infusion
Infusion betyder, at en større mængde af flydende lægemiddel eller væske, sædvanligvis over 50 ml og op til flere liter administreres intravenøst (i en vene) via et venekateter eller –kanyle over længere tid, fra flere minutter til flere timer. Infusion af et lægemiddel kræver, at patienten får lagt en fast kanyle ind i en vene på håndryggen (perifer venekanyle, Venflon) eller får lagt et kateter ind i en central vene lige under kravebenet (centralt venekateter, CVK). Denne kanyle/kateter forbindes til infusionsposen ved hjælp af et infusionssæt, hvorefter infusionsvæsken løber ind i patienten med en jævn hastighed.
Fordele og ulemper ved anvendelse af parenterale lægemidler
Der er både fordele og ulemper forbundet med at anvende parenterale lægemidler i behandlingen af patienter. Disse er listet i figuren herunder. I praksis foretrækkes en oral administrationsvej altid frem for en parenteral administrationsvej, hvis det er muligt. Dette af hensyn til såvel patienten som til pris og personale.
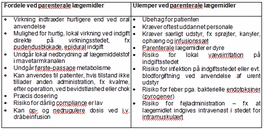
Fig.7: Fordele og ulemper ved anvendelse af parenterale lægemidler.
Injektionsvæske
Injektionsvæsker er almindeligvis opløsninger, men kan også være emulsioner (2 i hinanden uopløselige væsker, fx olie og vand) eller suspensioner (fast stof fint fordelt men ikke opløst i væsken). Opløsninger skal være klare og fri for partikler. Emulsioner og suspensioner må ikke vise tegn på faseadskillelse eller sedimentation.
- Eksempler på opløsninger: Konakion, Syntocinon, Methergin, Tractocile.Eksempler på emulsion: Stesolid Emulsion
- Eksempler på suspensioner: Betamethason, isophaninsulin, zinkinsulin
Injektionsvæsker kan være påfyldt endosisbeholdere, fx ampuller, eller flerdosisbeholdere fx hætteglas. Endosisbeholdere er som oftest ukonserveret. Flerdosisbeholdere er som regel konserveret for at sikre den mikrobielle holdbarhed under opbevaring og anvendelse, dvs. efter anbrud.
Injektionsvæsker er så vidt muligt isotoniske, men det er ikke et krav. Fra injektionsvæsker, som er påfyldt endosisbeholdere, skal det være muligt at udtage hele den deklarerede mængde, hvorfor de som oftest påfyldes et lidt større volumen end det deklarerede. Injektionsvæsker fremstilles oftest i små volumener, fx i ampuller eller hætteglas med 1 ml, 2 ml, 5 ml, 10 ml eller 20 ml væske.
Infusionsvæske
Infusionsvæske er sædvanligvis formuleret som vandige opløsninger, men de kan også være olieholdige, fx præparater til parenteral ernæring, der er emulsioner, dvs består både af en vandig og en fedt(olie)fase fx Intralipid. Infusionsvæsker, som er opløsninger, skal være klare og fri for partikler. Infusionsvæsker skal altid være isotoniske for at undgå skade på patienten. Til særlige formål anvendes dog hypertoniske væsker. De skal desuden altid være ukonserverede for at beskytte patienten mod store mængder konserveringsmiddel. Infusionsvæsker fremstilles i store volumener, fx i infusionsposer med indhold af 100 ml, 250 ml, 500 ml eller 1000 ml væske. Infusionsvæsker anvendes ofte til opblanding af lægemiddel før indgift.
Pulver til injektionsvæske (injektionssubstans) eller pulver til infusionsvæske(infusionssubstans)
Visse injektionsvæsker eller infusionsvæsker skal færdigpræpareres umiddelbart før anvendelse. Det kan skyldes lægemiddelstoffets egenskaber, fx hvis det nedbrydes i opløsning eller har kort holdbarhed i opløsning. I så fald fyldes lægemiddelstof og hjælpestoffer i et hætteglas, og præparatet blandes med opløsningsmiddel umiddelbart før indgift, enten af lægen, sygeplejersken, jordemoderen eller evt. i særlige tilfælde på sygehusapoteket. Den mest anvendte injektionsvæske, som anvendes som opløsningsmiddel er Natriumklorid 0,9 % injektionsvæske, som er isotonisk. Andre kan dog også anvendes, hvis det fremgår af etiket eller indlægsseddel.
- Eksempel på injektionssubstans: Nepresol
- Eksempel på infusionssubstans: Soluvit
Koncentrat til injektionsvæske eller koncentrat til infusionsvæske
I andre tilfælde bliver injektions- eller infusionsvæske færdigfremstillet ud fra koncentrerede opløsninger af lægemiddelstoffet, kaldet koncentrater.
Koncentrater må aldrig indgives ufortyndet, da koncentrationen af lægemiddelstof pr. ml er alt for høj og vil føre til overdosering eller forgiftning af patienten.
Koncentrat trækkes ud af ampullen eller hætteglasset og overføres til en passende mængde opløsningsmiddel enten af lægen, sygeplejersken, jordemoderen eller i særlige tilfælde af sygehusapoteket, før det indgives i patienten via enten injektion eller infusion.
Også her anvendes hyppigt 0,9 % natriumklorid.
Eksempel på infusionskoncentrat: Tractocile, Ventoline, Magnesiumsulfat SAD
Infusionssættet forbinder infusionsposen (a) med patienten (ikke vist). Øverst på infusionssættet findes en plastkanyle, som stikker hul på infusionsposen. Derefter løber væsken ned i et dråbekammer (b), som hele tiden skal være delvist fyldt for at sikre, at der ikke kommer luft i slangen videre ned mod patienten. På infussionssættet findes også en rulleklemme (c) eller en dråbetæller, som afgør dråbehastigheden gennem infusionssættet, og et filter (d), som filtrerer eventuelle urenheder i infusionsvæsken fra. Disse urenheder er som oftest tilført præparatet i forbindelse med ophængning og montering af infusionsvæsken.
![]()
Infusionsvæsker anvendes fx til:
- Erstatning af væske- og elektrolyttab
- Korrigering af organismens væske-salt balance eller blodets surhedsgrad
- intravenøs transfusion af blod eller blodprodukter
- intravenøs infusion af plasmasubstitutter, fx albumin og dextraner
- intravenøs infusion af parenteral ernæring
- epidural eller spinal indgift af lægemidler fx ved anæstesi.
Tilsætning af lægemidler
Ved behov kan andre lægemidler sættes til infusions- væsken og tilføres intravenøst gennem samme kanyle. Herved undgås, at patienten får flere perforeringer af venerne. Tilsætningen af lægemidler anvendes bl.a., hvor konstante plasmakoncentrationer er nødvendige, eller hvor man hurtigt ønsker at øge eller nedsætte dosis, fx infusion af vehæmmende lægemidler, hvor fx Ventoline eller Tractocile infusionskoncentrat tilsættes en infusionsvæske. Det kan også være uterusstimulerende lægemidler, fx Syntocinon injektionsvæske, der tilsættes en infusionsvæske.
Lægemiddelstoffet betegnes her som et additiv til infusionsvæsken. Additivet kan være en injektionsvæske, et koncentrat til infusionsvæske eller et sterilt koncentrat. Tilsætningen af additiv til infusionsvæsken kan gøres på flere måder. Fx kan det tilføres i forbindelsesslangen mellem infusionsbeholderen og kanylen til patienten. Eller lægemidlet tilblandes hele infusionsvæsken før infusionens start.
Tilsætning af et lægemiddelstof til infusionsvæsker kan give uforligelighedsreaktioner. Det er derfor vigtigt at undersøge, om tilsætningen er mulig inden infusionen gives.
Ideelt bør infusionsvæske tilsat lægemidler blandes på sygehusapotek, men da man ofte skal bruge specielle kombinationer og styrker i akutte situationer, sker præparationen oftest i afdelingen.
Tilsættes lægemidler til infusionsvæske i afdelingen, gælder følgende:
- Det skal sikres at lægemidlet og infusionsvæsken er forligelige (se f.eks. promedicin.dk)
- Hånddesinfektion udføres før proceduren.
- Opblandingen skal ske under aseptiske forhold, og umiddelbart inden infusionsvæsken skal bruges. Hvis afdelingen har en udsugningsboks, bør denne anvendes.
- Bordplade desinficeres med Hospitalssprit 70 % eller afvaskes umiddelbart før og efter opblandingen. Alternativt kan anvendes bordpapir.
- Så vidt muligt anvendes kun et lægemiddel pr. infusion.
- Vend beholderen 5 gange for at få en ensartet blanding.
- Beholderen skal mærkes med oplysninger om mængden af det tilsatte lægemiddel, om hvornår det er tilsat og om hvem, der har tilsat lægemidlet. Godkendt tilsætningsetiket fra apoteket kan eventuelt benyttes.
- Observer for eventuel uklarhed og misfarvning af væsken under infusionen.
- Indløbstiden er max. 24 timer med mindre andet er angivet, eller den fysiske/kemiske holdbarhed af lægemiddelblandingen er kortere. Se promedicin.dk eller kontakt Apoteket.
- Regler for skift af infusionssæt og tilkoblinger er de samme som for perifere og centrale venekatetre. Vær opmærksom på præparaters forligelighed og holdbarhed.
