Indhold
Elimination
Elimination
Ved elimination forstås fjernelse af det aktive lægemiddel fra organismen. Elimination omfatter to processer, metabolisme (omdannelse, biotransformation) af lægemidlet og ekskretion (udskillelse) af omdannelsesproduktet.
Omdannelse af lægemidler foregår mest i leveren og udskillelsen mest i nyrerne.
1. Metabolisme
Under omdannelsen omdannes lægemidlet til omdannelsesprodukter (metabolitter), der i reglen er mere vandopløselige end selve lægemiddelstoffet. Det medfører, at stofferne lettere kan udskilles gennem nyrerne.
De fleste lægemidler omdannes, inden de udskilles af organismen. Enkelte stoffer som fx penicilliner udskilles dog hovedsageligt uomdannet.
Leveren
Omdannelsen kan finde sted mange steder i organismen, fx i hud, tarmvæg, lungevæv, nyrer, nervevæv og placenta. Det mest betydningsfulde organ er dog leveren. Her findes en lang række enzymsystemer, som varetager omdannelsen af lægemidler.
Leveren gennemstrømmes af blod fra hele organismen, dels via portåren, der fører blodet fra mave‑tarmkanalen til leveren, dels via leverarterien, der fører blod fra det store kredsløb til leveren. Leverens totale gennemblødning er ca. 1,5 l/min. hos en voksen.
Når lægemidler passerer fra blodet over i levercellerne, omdannes de af enzymerne.
Enzyminduktion
Ved forskellig påvirkning af leveren kan mængden af enzymer øges op til 20 gange (enzyminduktion). Det gælder fx tjærestoffer i tobaksrøg, kronisk alkoholisme, fysisk aktivitet og visse lægemidler, fx rifampicin, carbamazepin og perikon. Herved øges leverens evne til at omsætte lægemidler. Fx kan østrogenet i p-piller nedbrydes hurtigere hos epileptikere, der behandles med carbamazepin. Enzyminduktionen giver først fuld effekt efter ca. 2 uger.
Omvendt kan mange stoffer hæmme leverenzymerne, så andre lægemidlers effekt forstærkes. Dette gælder fx ciprofloxacin, der forstærker virkningen af bl.a. warfarin. Leverenzymerne hæmmes også ved indtagelse af større mængder alkohol hos ikke-alkoholikere. Fuld effekt af enzymhæmning indtræder allerede i løbet af timer eller dage.
Omdannelsesprodukter
De fleste lægemidler omdannes til uvirksomme forbindelser i leveren. Leveren opfattes derfor ofte som legemets “afgiftningscentral“, idet mange stoffer, der betragtes som gifte for organismen, omdannes til mindre giftige stoffer.
Der findes dog også lægemidler, som omdannes til aktive stoffer i stedet for at omdannes til inaktive forbindelser. Fx omdannes pethidin til norpethidin, som også har en vis smertestillende, men især respirationsnedsættende effekt. Et andet eksempel er codein, idet ca. 5% af indgivet dosis codein omdannes i leveren til det aktive stof morphin. Misoprostol omdannes til den aktive metabolit, misoprostolsyre, inden det omdannes videre til inaktive metabolitter.
Lægemidler, der først skal aktiveres af leveren eller af enzymer andre steder i organismen for at virke, kaldes prodrugs. Selve lægemiddelstoffet er altså uden terapeutisk effekt.
Eksempler på prodrugs:
Prednison:  prednisolon, leveren
prednisolon, leveren
pivampicillin: ampicillin, blodet
ampicillin, blodet
pivmecillinam: mecillinam, blodet
mecillinam, blodet
Syrepumpehæmmere, fx omeprazol: et aktivt sulfenamid, parietalcellen
et aktivt sulfenamid, parietalcellen
Individuelle variationer
Der er betydelige individuelle variationer i leverens metaboliseringshastighed. Det kan bl.a. skyldes genetiske forskelle. Hvis en gruppe personer får samme dosis lægemiddel pr. kg legemsvægt, vil man ved måling af deres plasmakoncentrationer ofte finde forskellige resultater. Fig. 10 viser isoniazidkoncentrationen i plasma hos en række personer 6 timer efter oral indgift af isoniazid 0,7 mg/kg legemsvægt.
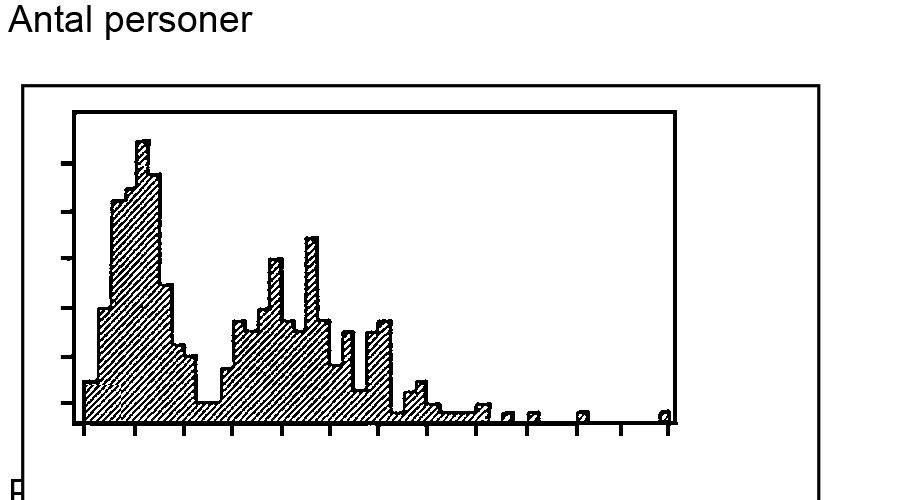
Fig.10: Plasmakoncentration af isoniazid hos 483 personer 6 timer efter indgift af 0,7 mg/kg. Y aksen er antal personer og x aksen er plasmakoncentration af isoniazid (µg/ml)
Alder
Alderen har indflydelse på leverens omdannelseshastighed. Hos nyfødte er alle enzymsystemer i levercellerne ikke helt udviklede. Det kan medføre en lav omdannelseshastighed for mange lægemidler med risiko for ophobning og forgiftning af barnet. Ældre mennesker har nedsat omdannelseskapacitet sammenlignet med yngre, men næppe så udtalt som hos nyfødte.
Leversygdomme
Leversygdomme, fx leverbetændelse, kan give nedsat omdannelseshastighed. Den kliniske betydning afhænger dog af typen og sværhedsgraden af sygdommen.
Omdannelsesprodukter i andre organer
Lægemidler kan nedbrydes til aktive omdannelsesprodukter i andre organer end leveren. Det gælder acetylsalicylsyre, der spaltes til salicylsyre af enzymer i blodet, og det inaktive omeprazol, der omdannes til det aktive sulfenamid i de celler, der producerer mavesyre. Pivampicillin, der er et prodrug, aktiveres i tarmvæggen eller i blodet.
2. Ekskretion
Ved udskillelse forstås fjernelse fra organismen af lægemiddelstoffet og dets omdannelsesprodukter. Lægemidler og metabolitter kan udskilles af organismen gennem flere veje, fx med galde, sved og ekspirationsluft. Udskillelsen finder dog overvejende sted gennem nyrerne (renal ekskretion).
Nyrerne
Nyrerne har en stor blodgennemstrømning. Hvert minut modtager nyrerne ca. 1,3 l blod. Fra blodet passerer lægemiddelstoffer og metabolitter over i nyrerne og udskilles herefter med urinen. Selve udskillelsen sker enten ved glomerulær filtration eller ved tubulær sekretion. Fig. 11 illustrerer skematisk, hvor i nyrerne processerne finder sted
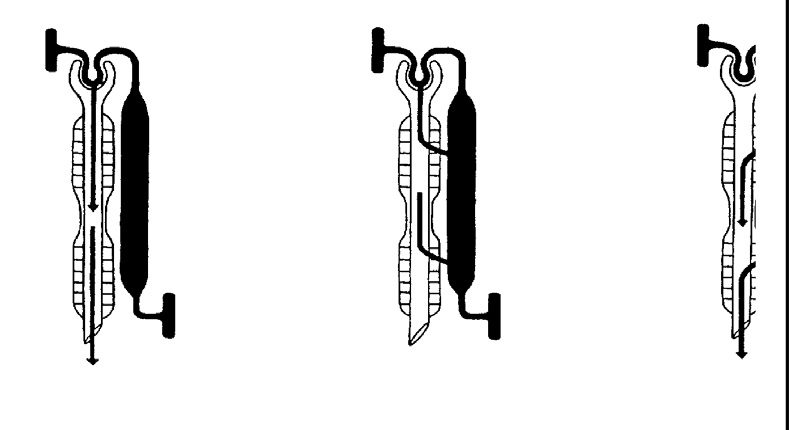
Fig.11: Glomerulær filtration (a), tubulær reabsorption (b) og tubulær sekretion (c)
Glomerulær filtration
Den glomerulære filtration omfatter næsten alle lægemidler bortset fra den proteinbundne del af lægemidlet. De proteinbundne stoffer har for store molekyler til at kunne passere porerne i glomeruli og tilbageholdes derfor i blodet. Efterhånden som den frie del af lægemiddelstoffet udskilles, frigøres en tilsvarende del fra plasmaproteinerne, som derefter kan udskilles. Afhængigt af hvor “løs” en proteinbinding er, vil stoffer med høj proteinbindingsgrad udskilles langsommere ved glomerulær filtration end stoffer med lav proteinbindingsgrad.
Tubulær sekretion
I modsætning til glomerulær filtration omfatter tubulær sekretion både den frie og den proteinbundne del af lægemidlet.
Flere lægemidler udskilles både ved filtration og sekretion. Penicillin udskilles fx overvejende ved tubulær sekretion, kun ca. 10% udskilles ved glomerulær filtration.
Tubulær reabsorption
I tubuli sker der en reabsorption af vand, og lægemidlet koncentreres derfor i primærurinen. Det medfører, at der sker en vis tilbagediffusion af lægemidlet fra primærurinen til blodet. Omfanget af tilbagediffusionen afhænger bl.a. af stoffets lipidopløselighed, idet stoffet skal passere flere membraner, bl.a. tubulusmembranen, for at nå blodet.
Urinens pH
For svage syrer (fx salicylsyre) og baser (fx morphin) er udskillelsen afhængig af urinens pH. I sur urin er syrerne således relativt lipidopløselige og diffunderer let tilbage fra primærurinen til blodet. I basisk urin er syrerne mere vandopløselige og udskilles derfor i højere grad med urinen.
Individuelle variationer
Flere faktorer spiller ind på menneskers evne til at udskille lægemidler gennem nyrerne. Der er betydelige individuelle variationer, som ses af fig. 10. Her er illustreret, at en gruppe personer, der har indtaget samme mængde lægemiddel pr. kg legemsvægt, kan udvise højst forskellige plasmakoncentrationer. Det skyldes, foruden individuelle variationer i leverens omdan-nelsesevne, også individuelle variationer i nyrernes udskillelsesmekanisme.
Nedsat nyrefunktion
Sygdomme, hvor der er nedsat nyrefunktion, vil også nedsætte udskillelseshastigheden.
Kreatininclearance
Nyrefunktionen kan vurderes ud fra GFR (glomerulær filtrations ratio) eller eGFR (estimeret GFR). Det beregnes ud fra en formel, hvori s-kreatinin indgår . Promedicin.dk angiver lægemiddeldoseringer ved nedsat nyrefunktion i relation til GFR. Kreatinin er et nedbrydningsprodukt fra proteiner og aminosyrer, som dannes ved omdannelse i musklerne, og det fjernes fra blodet ved glomerulær filtration. Kreatininclearance udregnes fra følgende formel, angivet i ml/min.
Nogle lægemidler doseres efter patientens nyrefunktion, fx dioxin og metformin.
Alder
Ud over genetiske forskelle spiller alderen ind på udskillelseshastigheden. Hos spædbørn er nyrefunktionen ikke helt udviklet, og det betyder, at der ofte er en meget længere udskillelseshastighed for lægemidler. Det skal der tages hensyn til ved ordination af lægemidler til spædbørn.
Nyrernes evne til at udskille lægemidler falder med alderen.
3. Halveringstid
Et lægemiddels halveringstid eller biologiske halvtid, T/2, er et udtryk for, hvor hurtigt lægemidlet elimineres.
Ved halveringstiden forstås den tid, det tager at halvere den koncentration af lægemiddel, der på et givet tidspunkt findes i plasma.
Halveringstiden er afhængig af samtlige processer, der er involveret i lægemidlets skæbne i organismen. Det gælder dog først og fremmest eliminationen ‑ og her omdannelsen i leveren og ekskretionen i nyrerne.
Halveringstiden er forskellig fra stof til stof, og jo kortere den er, jo hurtigere udskilles lægemidlet.
Individuelle variationer
Halveringstiden kan være forskellig fra person til person, da der er individuelle variationer i eliminationshastigheden af lægemidler.
Hvis et lægemiddels halveringstid fx er 6 timer, og plasmakoncentrationen til et givet tidspunkt måles til 100 µg/ml, vil plasmakoncentrationen 6 timer senere være 50 µg/ml, 12 timer senere 25 µg/ml og 18 timer senere 12,5 µg/ml. Det gælder naturligvis kun for en enkelt indgift af lægemidlet, idet gentagen indgift vil forøge plasmakoncentrationen.
Af ovenstående eksempel ses, at jo større plasmakoncentrationen af et lægemiddel er, jo større mængde lægemiddel udskilles der totalt pr. tidsenhed. I løbet af de første 6 timer elimineres der således 50 µg pr. ml, medens der de næste 6 timer “kun“ elimineres 25 µg pr. ml. Det ses derfor også, at T/2 er en konstant, der er uafhængig af plasmakoncentrationens størrelse. Dette gælder dog kun for terapeutiske doser.
Eksempler på gennemsnitlige halveringstider for en række lægemidler hos voksne mennesker er vist i fig. 12.
| Lægemiddel | Halveringstid |
|---|---|
| Oxytocin (Syntocinon) | 3-20 min |
| Carbetocin (Pabal) | Ca. 40 min |
| Misoprostol (Cytotec) | 20-40 min |
| Atosiban (Tractocile) | Ca. 1,7 timer |
| Salbutarnol (Ventoline) | 4-6 timer |
| Indometacin (confortid) | 4-11 timer |
| Glycerylnitrat (Nitroglycering) | 1-3 min |
| Labetalol (Trandate) | Ca. 4 timer |
| Nifedipin (Adalat) | 2-5 timer |
| Ethinylestradiol | 10-20 timer |
| Norgestrel | 45 timer |
| Levonorgestrel | Ca. 43 timer |
| Bromocriptin (Parlodel) | Ca. 3 timer |
| Cabergolin (Dostinex) | Ca. 65 timer |
| Codein | 2-4 timer |
| Paracetamol | 2-4 timer |
| Ibuprofen | 1 1/2 – 2 timer |
| Morphin | 2-3 timer |
| Diazepam | Ca. 2-4 døgn |
| Triazolam | 2-3 timer |
| Levothyoxin | Ca. 7 døgn |
| Remifentanil | 3-10 min |
Figur 12: Halveringstider
