Introduktion
Andelen af danske kvinder, der er overvægtige (BMI ≥25), er steget voldsomt over de sidste 26 år fra 22% i 1987 til 44% i 2013 (1,2). Ligeledes er andelen af svært overvægtige kvinder (BMI ≥30) næsten tredoblet fra 5 til 14% (1,2). Også blandt kommende mødre er overvægt og fedme et velkendt fænomen. Således var 28% af de gravide i 2015 overvægtige, før de blev gravide, og heraf var 12% svært overvægtige.
Overvægt og fedme øger risikoen for muskelskeletsygdomme og mentale lidelser i den generelle befolkning (1,3), men sammenhængene er oftest belyst blandt ældre befolkningsgrupper. Vi ved derfor kun lidt om risikoen blandt kvinder i den fødedygtige alder. Graviditet påvirker kvinders langsigtede vægt, men der findes kun ganske få studier, der undersøger, hvilken betydning præ-gravid vægtog graviditetsbetingende vægtændringer har i relation til sygdomme i muskelskeletapparatet og mentale lidelser på længere sigt. Disse to meget forskellige lidelser er begge karakteriseret ved at være meget udbredte, de er hyppigere blandt kvinder end mænd, og de er en væsentlig årsag til langtidssygemeldinger og tidlig tilbagetrækning fra arbejdsmarkedet. Desuden påvirker sygdommene livskvaliteten væsentligt både hos den ramte og dennes familie.
I graviditeten sker en naturlig og hurtig vægtøgning, men mange tager dog mere på end anbefalet af de danske sundhedsmyndigheder. Et studie har vist, at over halvdelen af overvægtige og svært overvægtige kvinder tager mere på i graviditeten end anbefalet, og blandt normal-vægtige kvinder overskrider ca. 35% anbefalingerne (4). Efter fødslen vender de fleste tilbage til deres udgangsvægt, men en substantiel andel (20%) har stadig en vægtretention på 5 kilo og derover 6 måneder efter fødslen (5). Vægtretention defineres her og fremefter som vægtforskellen mellem vægten 6 måneder efter fødslen og vægten, før man blev gravid. En positiv vægtretention betyder således, at man har højere vægt efter 6 måneder post partum, end før man blev gravid.
Flere graviditeter udgør en naturlig og biologisk vægtcyklus. For nogle er der en risiko for, at hver graviditet medfører vægtretention og dermed medfølgende højere BMI ved næste graviditet (6). Gentagne graviditeter kan således vise sig at resultere i en ond vægtspiral. Graviditetsbetinget vægtpåvirkning kan øge risikoen for overvægt og fedme senere i livet (7,8).
Det overordnede formål med dette projekt var således at undersøge, hvorledes kvinders vægt før graviditet, graviditetsrelaterede vægtændringer og paritet var associeret med muskelskeletsygdomme og dårligt mentalt helbred blandt mødre midt i livet.
Materiale
Fundamentet for de udførte studier var den store danske fødselskohorte ’Bedre Sundhed i Generationer’ (BSiG), tidligere kendt som ’Bedre Sundhed for Mor og Barn’ (9). Herfra havde vi data fra telefoninterviews med cirka 92.000 kvinder under og efter deres graviditet. Kvinderne gav blandt andet oplysninger om deres livsstil og kost samt oplysninger om deres højde og præ-gravid vægt og vægt flere gange efter deres fødsel.
BSiG er en levende kohorte, hvor der kontinuerligt indsamles data. Fra december 2013 og ét år frem udsendtes et webbaseret spørgeskema til alle deltagerne med fokus på blandt andet fysisk og mentalt helbred, belastninger i moderskabet og privatlivet, livsstil samt vægtudvikling og reproduktionshistorie. BSiG databasen er således et oplagt sted at studere sammenhænge mellem vægt og vægtændringer og deres kort- og langsigtede konsekvenser for mødre.
Data fra hver kvinde blev koblet til data fra Landspatientregisteret og det Psykiatriske Central Register, hvorfra der hentedes data om hospitalsdiagnoser ved brug af IDC10 koder. Derudover blev data linket til det Danske Receptregister, hvor al indløst receptpligtig medicin registreres ved brug af ATC koder, som identificerer det nøjagtige præparat.
Studie I
I det første studie* undersøgte vi, hvilken betydning præ-gravid vægt, graviditetsbetingende vægtændringer og paritet har for den langsigtede risiko for degenerative muskelskeletsygdomme. Hypotesen var, at høj præ-gravid vægt, alene og kombineret med flere graviditeter, høj vægtøgning i graviditeten og høj vægtretention ville øge risikoen for muskelskeletsygdomme op til 16 år efter fødslen.
Vi inkluderede 79.687 mødre med et levendefødt barn og med oplysninger om vægt og højde. Mødrene blev fulgt i gennemsnit i 12,4 år. Degenerative muskelskeletsygdomme blev identificeret i Landspatientregisteret på ICD10 koder for alle muskelskeletsygdomme, der ikke er inflammatoriske, og som, på trods af meget forskellige ætiologier, er karakteriseret ved smerte og forværring af symptomer over tid. Det drejer sig blandt andet om slidgigt, rygsmerter og -slitage, diskusprolaps og lidelser i led, sener og muskler. Analyserne justeredes for blandt andet livsstilsfaktorer og socioøkonomisk status.
I denne kohorte af forholdsvis unge kvinder (gennemsnitsalder 42 år) havde næsten hver femte fået mindst én diagnose for en degenerativ muskelskeletsygdom over en tolv-årlig periode. Der sås en tydelig stigende risiko med højere præ-gravid BMI Kurven synes dog at flade ud omkring BMI 28, og der var ingen forskel i risiko blandt overvægtige og svært overvægtige mødre (Figur 1).
Resultaterne viste en klar stigende risiko med stigende antal fødsler. Således havde en kvinde med tre børn eller mere en forøget risiko på 58% i forhold til en kvinde, der kun fik ét barn i perioden. Dette sås i alle kategorier af BMI, så uanset kvindens vægt steg risikoen for muskelskeletsygdomme ved flere graviditeter og fødsler. Når vi kombinerede præ-gravid BMI og paritet, var risikoen størst blandt overvægtige og svært overvægtige kvinder, der fik tre eller flere børn.
I relation til graviditetsbetingede vægtændringer var risikoen for muskelskeletsygdomme cirka 20% forøget både blandt mødre, der tog 20 kilo eller derover på i graviditeten, og blandt mødre, der havde en vægtretention på tre BMI units seks måneder efter deres fødsel sammenlignet med deres præ-gravide vægt. En BMI unit svarer til cirka 2-3 kilo for en 168 cm høj kvinde. Disse trends sås for alle kategorier af BMI, dog knap så udtalt blandt de svært overvægtige.
Men er vægtøgning i graviditeten og vægtretention seks måneder post partum ikke udtryk for det samme? Man kan jo meget vel forestille sig, at de, som tager meget på i graviditeten, også har sværere ved at komme af med kiloene efterfølgende. For at undersøge det, lavede vi analysen på vægtøgning i graviditeten og muskelskeletsygdomme igen, og denne gang tog vi højde for vægtretention efterfølgende. Til vores overraskelse så vi, at estimaterne ikke ændredes væsentligt. Dette resultat indikerer, at høj vægtøgning i graviditeten, selvom man returnerer til prægravid vægt, øger risikoen for sygdom selv mangeår efter fødslen. Man kan forestille sig, at en brat vægtøgning i graviditeten sammen med de graviditetsbetingede hormonelle forandringer, medfører en svækkelse af muskelskeletsystemet, som persisterer i mange år.
Studie II
I studie II** undersøgte vi sammenhængen mellem præ-gravid BMI og vægtretention og risikoen for nye tilfælde af angst og/eller depression op til seks år efter fødslen. Hypotesen var, at både høj præ-gravid BMI og vægtretention uafhængigt af præ-gravid BMI var associeret med en øget risiko for angst og/eller depression i denne periode.
Vi inkluderede 70.355 kvinder med levendefødte singletons, som ikke før graviditeten havde haft en psykisk sygdom. Kvinderne i kohorten, som enten 1) havde fået en hospitalsdiagnose for angst/depression fra Landspatientregisteret ved ICD10 koder eller 2) havde indløst en recept på antidepressiv medicin i den Danske Receptdatabase, blev kategoriseret som syge. Vi justerede analyserne for alder, socio-økonomisk status, paritet samt motion og rygning i graviditeten.
Ud fra vores definition udviklede 6,1% – mere end 4.000 – af mødrene angst og/eller depression i løbet af de første seks år efter fødslen. I forhold til præ-gravid vægt, havde undervægtige den højeste risiko for depression efterfulgt af svært overvægtige kvinder og overvægtige kvinder. Efter justering forsvandt overrisikoen blandt overvægtige og svært overvægtige kvinder.
Blandt mødre, der oplevede vægttab eller vægtøgning ≥ 2 BMI units fra præ-gravid vægt til vægt seks måneder post partum, var risikoen for sygdom forøget med cirka 20% i forhold til mødre, der formåede at returnere til deres udgangsvægt (±1 BMI unit) (Tabel 1).
Men ét er diagnoser og recepter, som per definition gives til kvinder, der beder om hjælp. Hvad med dem, der har depressive symptomer, men som måske aldrig henvender sig og beder om hjælp? Det satte vi os for at finde ud af i det tredje studie, som handler om selvrapporterede depressive symptomer.
Studie III
Formålet med studie III*** var at undersøge om præ-gravid BMI, vægtændringer i de reproduktive år og årene derefter er associeret med depressive symptomer 11-16 år efter en kvindes første fødsel. Hypotesen var, at høj præ-gravid BMI, vægtændringer relateret til graviditeter og vægtændringer i perioden efter, man har fået børn, er positivt associeret med depressive symptomer mange år efter fødslen af det første barn.
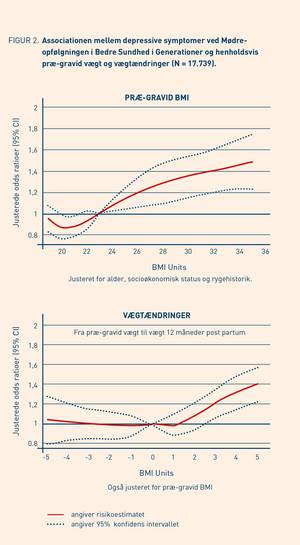
Denne gang var studiepopulationen 17.739 førstegangsmødre fra BSiG, som svarede på Mødreopfølgningen. Kvinderne havde i Mødreopfølgningsundersøgelsen udfyldt Center for Epidemiologic Studies Depression Scale – short (10,11) som består af ti spørgsmål om psykisk velvære inden for den sidste uge. Hvert svar blev givet en score mellem 0 og 3 og rækkevidden af skalaen var således mellem 0-30. Vi definerede, at en scoresum på 10 eller derover indikerede depressive symptomer. Vi undersøgte sammenhængen mellem depressive symptomer og følgende eksponeringer: (1) Præ-gravid vægt, (2) vægtændringer i de reproduktive år fra præ-gravid vægt til vægt 12 måneder efter sidste fødsel, (3) vægtændringer efter reproduktion (fra 12 måneder efter sidste fødsel til tidspunktet for Mødreopfølgningen) og slutteligt vægtændring over hele perioden. Vi justerede for alder, socio-økonomisk status og rygehistorik. I analyser på vægtændringer justeredes ligeledes for præ-gravid vægt.
14,5% af mødrene havde depressive symptomer på tidspunktet for Mødreopfølgningen, som var i gennemsnit 14,3 år efter deres første fødsel. Resultaterne viste en klar trend efter BMI 21 for stigende risiko for depressive symptomer ved Mødreopfølgningen ved stigende præ-gravid BMI. I relation til vægtstigning fra før første graviditet til 12 måneder efter sidste fødsel, altså i den reproduktive periode, som her præsenteres, ses en stigende risiko for depressive symptomer ved Mødreopfølgningen blandt kvinder, der har øget deres vægt i de reproduktive år i forhold til de mødre, der ikke har taget på i forhold til deres præ-gravide vægt (Figur 2).
Resultaterne af studie II og III viser, at depression og depressive symptomer er hyppige lidelser blandt mødre. Præ-gravid overvægt og svær overvægt er associeret med både depression og depressive symptomer, og resultaterne indikerer, at sammenhængen er stærkest for depressive symptomer.
Vægtændringer over tid – både tab og øgning – er associeret med dårligt mentalt helbred både i relation til kortsigtede vægtændringer (som vægtretention seks måneder efter fødsel) og i relation til mere langsigtede vægtændringer (vægtændringer i de reproduktive år eller årene efter).
Det bør understreges, at resultaterne ikke fortæller os noget om eventuelle årsagssammenhænge og disses retning, og resultaterne skal fortolkes med forsigtighed, særligt på vægtændringer. Tidligere forskning viser, at vægt, vægtændringer og mentale lidelser er tæt korreleret, og årsagssammenhængen går tænkeligt i begge retninger. Kvinder, der har det dårligt mentalt, mangler ofte overskuddet til at spise sundt og dyrke motion. Det kan resultere i, at deres vægt ændrer sig både til den ene og den anden side. Omvendt kan vægtretention eller -øgning påvirke kvinderne mentale sundhed via utilfredshed med egen krop, manglende selvværd eller stigmatisering fra det omgivende samfund. Ydermere tyder studier på, at neurofysiologiske forandringer og genetik kan være medvirkende faktorer til den fundne sammenhæng (12–14).
Konklusion
Vi vidste, før vi gik i gang, at en kvindes vægt og vægtændringer har betydning for både hendes og barnets helbred i forbindelse med graviditet og fødsel. Vores fund viser, at disse faktorer kan have betydning for mødres mentale og muskuloskeletale helbred i et meget mere langsigtet perspektiv.
Vores resultater understreger vigtigheden af at starte reproduktion med en sund vægt, ikke tage overdrevet vægt på i graviditeten og holde en stabil vægt gennem livet i forhold til mental sundhed og muskelskeletsygdomme.
Som beskrevet er der flere graviditetsbetingede faktorer,der påvirker kvinders langsigtede vægt, og målet for sundhedsprofessionelle må være at rådgive og vejlede kvinderne til at forebygge overvægt før, under og efter graviditet( er). Vi kan i højere grad end i dag forsøge at guide kvinden til en optimal vægtstigning i graviditeten, lige så vel som vi kan informere hende om vigtigheden af at starte en eventuel næste graviditet med en sund vægt. Selv en lille vægtøgning mellem to graviditeter har betydning for vægtudviklingen på langt sigt.
* Bliddal M, Pottegård A, Kirkegaard H, Olsen J, Jørgensen JS, Sørensen TIA, et al. Association of Pre-Pregnancy Body Mass Index, Pregnancy-Related Weight Changes, and Parity With the Risk of Developing Degenerative Musculoskeletal Conditions. Arthritis Rheumatol Hoboken NJ. 2016 May;68(5):1156–64.
** Bliddal M, Pottegård A, Kirkegaard H, Olsen J, Jørgensen JS, Sørensen TI, et al. Mental disorders in motherhood according to prepregnancy BMI and pregnancy-related weight changes-A Danish cohort study. J Affect Disord. 2015 May 22;183:322–9.
*** Bliddal M, Pottegård A, Kirkegaard H, Olsen J, Sørensen TIA, Nohr EA. Depressive symptoms in women’s midlife in relation to their body weight before, during and after childbearing years: Weight changes and depressive symptoms. Obes Sci Pract [Internet]. 2016 [cited 2016 Dec 13]; Available from: doi.wiley.com/10.1002/osp4.75
Referencer:
- Sundhedsstyrelsen. Editor Hvass LR. Danskernes Sundhed – Den Nationale Sundhedsprofil 2013. 2014.
- Statens Institut for Folkesundhed. Sundheds- og sygelighedsundersøgelserne [Internet]. [cited 2016 Jan 5]. Available from: susy2.si-folkesundhed.dk/susy.aspx
- Health in the European Union. Special Eurobarometer. European Commission; 2007.
- Kirkegaard H, Stovring H, Rasmussen KM, Abrams B, Sorensen TI, Nohr EA. How do pregnancy-related weight changes and breastfeeding relate to maternal weight and BMI-adjusted waist circumference 7 y after delivery? Results from a path analysis. Am J Clin Nutr [Internet]. 2013; Available from: http://ajcn.nutrition.org/content/99/2/312.full.pdf
- Pedersen P, Baker JL, Henriksen TB, Lissner L, Heitmann BL, Sorensen TIA, et al. Influence of psychosocial factors on postpartum weight retention. Obes Silver Spring Md. 2011 Mar;19(3):639–46.
- Gilmore LA, Klempel-Donchenko M, Redman LM. Pregnancy as a window to future health: Excessive gestational weight gain and obesity. Semin Perinatol. 2015 Jun;39(4):296–303.
- Linné Y, Dye L, Barkeling B, Rössner S. Weight development over time in parous women–the SPAWN study–15 years follow-up. Int J Obes Relat Metab Disord J Int Assoc Study Obes. 2003 Dec;27(12):1516–22.
- Ohlin A, Rossner S. Maternal body weight development after pregnancy. Int J Obes. 1990;14(2):159–73.
- Statens Serum Institut. Bedre Sundhed for Mor og Barn. Available from: www.ssi.dk/Forskning/Forskningsomraader/Epidemiologi/BSMB.aspx
- Radloff L. The CES-D scale: a self-report depression scale for research in the general population. Appl Psychol Meas. 1/1977:385–401.
- Andresen EM, Malmgren JA, Carter WB, Patrick DL. Screening for depression in well older adults: evaluation of a short form of the CES-D (Center for Epidemiologic Studies Depression Scale). Am J Prev Med. 1994 Apr;10(2):77–84.
- Milaneschi Y, Sutin AR, Terracciano A, Canepa M, Gravenstein KS, Egan JM, et al. The association between leptin and depressive symptoms is modulated by abdominal adiposity. Psychoneuroendocrinology. 2014;42:1–10.
- Howren MB, Lamkin DM, Suls J. Associations of Depression With C-Reactive Protein, IL-1, and IL-6: A Meta-Analysis: Psychosom Med. 2009 Feb;71(2):171–86.
- Luppino FS, de Wit LM, Bouvy PF, Stijnen T, Cuijpers P, Penninx BW, et al. Overweight, obesity, and depression: a systematic review and meta-analysis of longitudinal studies. Arch Gen Psychiatry. 2010;67(3):220–9.