Det har tidligere været almindeligt antaget, at alle mødre kan producere den mælk, barnet har brug for, uanset brystets størrelse. Flere casereports i den internationale videnskabelige litteratur viser dog, at fravær af brystkirtelvæv forekommer omend det er sjældent (1-3). Udover disse rapporteringer af erfaringer hos enkelte mødre findes kun meget begrænset litteratur om mangelfuldt brystkirtelvæv, også kaldet mamma hypoplasi (herefter hypoplasi). I det følgende beskrives den tilgængelige viden om hypoplasi, herunder forekomst, årsager, identifikation af problemet, hvad vi som sundhedspersonale skal være opmærksomme på, og hvordan vi kan hjælpe forældrene.
Brystets udvikling og mælkedannelse
Brystet er et af de organer, som udvikler sig mest igennem hele livet. Efter en stor udvikling i puberteten, hvor kirtelvævet tiltager og mælkegangene udbredes, videreudvikles brystet forsat under hver menstruationscyklus. Brystet er først fuldt udviklet i forbindelse med en graviditet under hormonel påvirkning af primært progesteron og prolaktin. Her udvikles og tiltager brystkirtelvæv, mælkegange og blodforsyning og fra midt i graviditeten begynder brystet at danne mælk (Laktogenese l). Laktogenese ll igangsættes omkring 3. dagen efter fødslen, når plasma progesteron, HPL og østrogen reduceres. Herefter stiger mælkeproduktionen markant (4).
Mælkedannelse kræver tilstrækkeligt med brystkirtelvæv og intakt hormonel og neuroendokrin funktion. Hos kvinder med hypoplasi er der helt manglende eller reduceret mængde af kirtelvæv, som kan påvirke mælkeproduktionen negativt (5). Reduceret kirtelvæv kan påvises ved ultralyd (5). Den nedre grænse for hvor meget brystkirtelvæv, der skal til for at kunne producere nok mælk til barnet, kendes imidlertid ikke. Brystet består desuden af en betydelig mængde fedtvæv, hvorfor man heller ikke alene ud fra brystets størrelse kan vurdere kvindens evne til at producere mælk (6).
Problemer med igangsættelse af laktogenese ll
Når en kvinde ikke kan opnå fuld mælkeproduktion efter fødslen, er det vigtigt at skelne mellem, om det skyldes en primær årsag eller en sekundær. En primær årsag involverer problemer med nøglefunktionerne: brystkirtelvæv, hormonel og neuroendokrin funktion. Hypoplasi hører til denne kategori sammen med bl.a. brystoperation, retineret placentavæv og polycystisk ovariesyndrom. En sekundær årsag er normalt relateret til ammeproblemer som for eksempel dårlig sutte- eller ammeteknik og stramt tungebånd hos barnet. Sekundære årsager til problematisk igangsættelse af laktogenese ll er differentialdiagnoser til primære årsager, men er meget hyppigere end primære årsager og kan tillige oftest forebygges eller afhjælpes. Det er derfor hensigtsmæssigt at undersøge og eventuelt få løst sekundære årsager, før primære årsager mistænkes (1).
Forekomst, sammenhæng med amning og årsager til hypoplasi
Forekomsten af hypoplasi er uvis. En ældre undersøgelse viser, at 5 procent har en tilstand, der omfatter en primær årsag til problemer med laktogenese ll (7). Hypoplasi tegner sig formentlig kun for en meget lille del af disse. Kun een undersøgelse fra år 2000 har beskrevet, hvor mange kvinder med hypoplasi, der kan producere nok mælk til deres barn (8). Af de 34 kvinder, som indgik i studiet havde kun 10 (29%) en fuld mælkeproduktion indenfor den første måned efter fødslen. Ligeledes findes kun yderst begrænset viden om årsager til hypoplasi. Teorier omfatter embryologiske forklaringer og udsættelse for kemisk miljøpåvirkning (9). Endvidere er det muligt, at mangel på progesteronstimulation kan mindske udviklingen af kirtelvæv, som det bl.a. ses hos nogle infertile kvinder (2,10).
Identifikation af hypoplasi
Det kan være vanskeligt at identificere kvinder med hypoplasi tidligt og dermed forebygge, at barnet efter fødslen får utilstrækkeligt med mælk, når vi ikke ud fra brystets størrelse og mængden af brystkirtelvæv kan afgøre om en kvindehar hypoplasi. Det eneste studie, der har forsøgt at identificere kvinder med risiko for hypoplasi, viser imidlertid, at der er visse kendetegn, som kan guide sundhedspersonalet (8). Således viste det sig, at kvinder med et mellemrum mellem brysterne på mere end 4 cm, markant bryst asymmetri mht. størrelse eller form eller rørformede bryster var hyppige kendetegn ved hypoplasi (se tegning). Desuden rapporterede kvinder med hypoplasi hyppigt manglende brystforandringer gennem graviditet og i de første dage post partum. På trods af studiets begrænsede materiale bidrager det med vigtig information for den kliniske praksis (8).
Implikationer for praksis
Selvom vi ved, at den gode mor ikke sidder i brysterne, så viser det sig ofte, at mange kvinder, der ønsker at amme, men må opgive på grund af problemer, er bekymrede, kede af det og har en utilstrækkelighedsfølelse i relation til deres morrolle (11). Endvidere har de fleste mødre en forventning om, at etablering af amning er uproblematisk (11). På grund af konsekvenserne for både barn og mor er der brug for god støtte til familien og observation af, om barnet får tilstrækkeligt mælk. I gennemsnit taber det nyfødte barn sig 7 procent af fødselsvægten og når fødselsvægten igen ca. en uge efter fødslen (4). Taber barnet sig mere end 7 procent, skal det følges i henhold til flowchart beskrevet i Sundhedsstyrelsens ’Monitorering af vækst hos 0-5 årige børn’(12).
Jo tidligere problemer med hypoplasi opdages, jo bedre. I jordemoderkonsultationen er det enkelt at spørge den gravide om følelsen af brystforandringer. Føler kvinden ingen forandringer, bør det følges op med observation af brysterne. Ligeledes bør det føre til en drøftelse og observation af brysterne, hvis en kvinde med små bryster bekymrer sig om, hvorvidt amningen kan lade sig gøre. Brystanomalier som ovenfor beskrevet er imidlertid ikke altid ensbetydende med hypoplasi. Den endelige vurdering kan derfor først foretages i de første dage efter fødslen i forbindelse med igangsættelsen af laktogenese ll. Det er derfor vigtigt at opmuntre kvinden til at forsøge amning, hvis det er det, hun ønsker. I tiden efter fødslen bør en overvejelse af sekundære årsager til problemer med igangsættelse af mælkeproduktionen vurderes inden primære årsager overvejes, herunder hypoplasi.
Producerer det ene bryst tilstrækkeligt med mælk, vil det være muligt for kvinden at amme udelukkende ved dette bryst. Det vil i ammeperioden forstørre en eventuel asymmetri mellem de to bryster, men størrelsesforskellen vil aftage igen efter ophør med amning. Det er graviditeten og ikke amningen, der ændrer brystets udseende(4). En mulighed er også, at kvinden bruger lact-aid, hvor der suppleres med modermælkserstatning via en tynd sonde, som ligger med den ene ende langs moderen brystvorte og med den anden ende placeret i en kop (1,4). Barnet sutter således ved brystet samtidig med, at det får ekstra mælk via sonden. Lact-aid systemet findes også i handelen, som et samlet system. Endelig vil flaskeernæring med modermælkserstatning være et alternativ. De forskellige ernæringsmuligheder drøftes med forældrene, så de har mulighed for at vælge på et godt informeret grundlag. Samtidig drøftes, hvordan forældrene kan have tæt kontakt til deres barn, eventuelt hud mod hud, hvis de vælger ren flaskeernæring.
Det kan være fristende at tilbyde kvinden mælkestimulerende medicin. Der er imidlertid en stigende tilbageholdenhed overfor brugen af disse stoffer på grund af tvivlsom evidens og risiko for specielt psykiske bivirkninger, som depression (13). Husråd som amme-te og urter har gennem århundreder været brugt til at øge mælkeproduktionen, men effekten er ikke videnskabeligt undersøgt (13).
Konklusion
Opmærksomhed på amningen i graviditeten og en omhyggelig vurdering i den tidlige efterfødselsperiode er vigtig for at identificere eventuelle problemer med for lidt mælk. Hypoplasi er en sjælden primær årsag til for lidt mælk, som vi som sundhedspersonale skal kende til, så vi kan støtte forældrene til en hurtig afklaring og etablering af alternativ ernæringsmåde for deres barn. Under hele denne proces har forældrene brug for opbakning og støtte, som kan hjælpe dem til at acceptere situationen, undgå at placere skylden på egne skuldre og eventuelt finde mulighed for tæt kropslig kontakt med deres barn, hvis moderen ikke kan amme.
Referencer
- Arbour MW, Kessler JL. Mammary Hypoplasia: Not Every Breast Can Produce Sufficient Milk. J Midwifery Womens Health. 2013 Jul 1;58(4):457-61.
- Bodley V, Powers D. Patient with Insufficient Glandular Tissue Experiences Milk Supply Increase Attributed to Progesterone Treatment for Luteal Phase Defect. J Hum Lact. 1999 Dec 1;15(4):339-43.
- Duran MS, Spatz DL. A Mother With Glandular Hypoplasia and a Late Preterm Infant. J Hum Lact. 2011 Nov 1;27(4):394-7.
- Sundhedsstyrelsen [The Danish Health Authority]. Amning – en håndbog for sundhedspersonale [Breastfeeding – a Handbook for Health Professionals]. 4. udgave. 2018.
- Ramsay DT, Kent JC, Hartmann RA, Hartmann PE. Anatomy of the lactating human breast redefined with ultrasound imaging. J Anat. 2005 Jun;206(6):525-34.
- Cregan MD, Hartmann PE. Computerized Breast Measurement from Conception to Weaning: Clinical Implications. J Hum Lact. 1999 Jan 6;15(2):89-96.
- Neifert MR. PREVENTION OF BREASTFEEDING TRAGEDIES. Pediatr Clin North Am. 2001 Apr 1;48(2):273-97.
- Rudel RA, Fenton SE, Ackerman JM, Euling SY, Makris SL. Environmental Exposures and Mammary Gland Development: State of the Science, Public Health Implications, and Research Recommendations. Environ Health Perspect. 2011 Aug;119(8):1053-61.
- Conneely OM, Mulac-Jericevic B, Arnett-Mansfield R. Progesterone signaling in mammary gland development. Ernst Schering Found Symp Proc. 2007;(1):45-54.
- Huggins K et al. Markers of lactation insufficency. Curr Issues Clin Lact. 2000(119):1053.
- Larsen JS, Kronborg H. When breastfeeding is unsuccessful – mothers’ experiences after giving up breastfeeding. Scand J Caring Sci. 2012;n/a-n/a.
- Sundhedsstyrelsen, 2015. Monitoreringen af vækst hos 0-5 årige børn. Vejledning til sundhedsplejersker og praktiserende læger [Internet]. Available from: https://www.sst.dk/da/udgivelser/2015/~/media/A72D478EDC6F4298ACEE1E9AE545BF83.ashx
- 13. ABM Clinical Protocol #9: Use of galactogogues in initiating or augmenting the rate of maternal milk secretion (First Revision January 2011). Breastfeed Med Off J Acad Breastfeed Med. 2011 Feb;6(1):41-9.

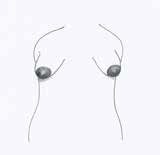 1. mellemrum mellem brysterne på mere end 4 cm.
1. mellemrum mellem brysterne på mere end 4 cm.
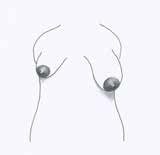 2. markant bryst asymmetri mht. størrelse.
2. markant bryst asymmetri mht. størrelse.
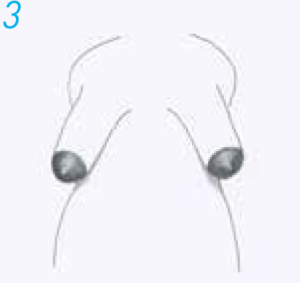 3. form, rørformede bryster.
Illustration: Randi Iversen, jordemoder, IBCLC
3. form, rørformede bryster.
Illustration: Randi Iversen, jordemoder, IBCLC