Baggrund
Siden 2009 har Sundhedsstyrelsen anbefalet en differentiering af svangreomsorgen på fire niveauer (1). Niveau 3 er et udvidet tilbud til kvinder med medicinske, psykologiske, psykiatriske og/eller svære sociale problemstillinger, som indebærer tværfagligt og/eller tværsektorielt samarbejde med fx kommune, socialrådgivere, psykologer eller læger fra andre specialer.
Gravide med psykiatriske, psykologiske eller svære sociale problemstillinger har en højere risiko for præterm fødsel, lav fødselsvægt (2-4) og postpartum depression (5, 6). Endvidere ses i denne gruppe af gravide oftere forstyrrelser i den tidlige mor-barn tilknytning (7). Hos kvinder med svære sociale problemstillinger ses oftere involvering af sociale myndigheder.
For at bidrage til, at mor og barn får så godt et forløb som muligt, anbefaler Sundhedsstyrelsen, at gravide kvinder med ovenstående problematikker får en udvidet svangreomsorg. Hvordan tilbuddet bliver tilrettelagt, og hvorvidt den nationale anbefaling følges, er endnu ikke systematisk beskrevet. Dette har aktuel relevans, da Sundhedsministeriet netop har lanceret en målsætning for fremtidens fødselsindsats ‘En god og sikker start på livet’ (8) med fokus på en styrket indsats for sårbare gravide og deres nyfødte.
Formålet med denne nationale kortlægning er derfor at beskrive udviklingen i indhold og organisering af den svangreomsorg, som tilbydes gravide kvinder med psykologiske, psykiatriske og/ eller svære sociale problemstillinger fra 2014 til 2018.
Metode
Fra maj til august 2014 og igen fra december 2017 til januar 2018 blev de offentlige fødesteder i Danmark inviteret til at deltage i en telefonisk spørgeskemaundersøgelse vedrørende fødestedets tilbud til gravide kvinder med psykologiske, psykiatriske og/eller sværere sociale problemstillinger.
I spørgeskemaundersøgelsen blev der indledningsvis spurgt om, hvorvidt det pågældende fødested havde et udvidet tilbud til gravide med psykologiske, psykiatriske og/eller svære sociale problemstillinger. De efterfølgende spørgsmål var indenfor emnerne: 1) Identificering af gravide med psykologiske, psykiatriske og/eller sværere sociale problemstillinger til det udvidede tilbud på niveau 3; 2) Specificering af komponenter i det udvidede tilbud; og 3) Tværfaglige og tværsektorielle samarbejder om gravide på niveau 3.
Der blev anvendt det samme spørgeskema i 2014 som i 2018, men i 2018 blev interviewet udvidet med spørgsmål om, hvorvidt og på hvilken baggrund der var sket ændringer i svangreomsorgen til gravide på niveau 3 på det pågældende fødested siden 2014.
Resultater
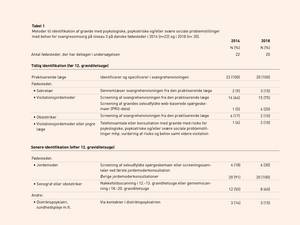
Alle de 22 offentlige fødesteder i Danmark i 2014 og alle de 21 offentlige fødesteder i 2018 bortset fra ét deltog i spørgeskemaundersøgelsen. Alle fødesteder havde i 2018 et udvidet tilbud til gravide med psykologiske, psykiatriske og/eller svære sociale problemstillinger. Det samme gjorde sig også gældende i 2014 bortset fra ét fødested.
Som det ses i Tabel 1 identificerede alle fødesteder gravide med psykologiske, psykiatriske og/eller svære sociale problematikker til en svangreomsorg på niveau 3 via henvisningen fra den praktiserede læge (tidlig opsporing). Endvidere angav næsten alle fødesteder, at visitationsjordemødre eller obstetrikere ligeledes screenede svangrehenvisninger fra den praktiserende læge. Fra 2014 til 2018 ses en stigning i tidlig opsporing af gravide med problemstillinger omkring sårbarhed. Endvidere afvikler en mindre andel af fødestederne eksempelvis telefonsamtaler eller lægekonsultationer med gravide med psykologiske, psykiatriske og/eller svære sociale problemstillinger forud for første jordemoderkonsultation med henblik på at visitere de mest belastede til et særligt tilbud.
Alle fødesteder angav, at jordemødre i jordemoderkonsultationerne også foretager sen opsporing af de sårbare gravide, og som noget nyt sker opsporingen på nogle fødesteder via specifikke screeningssamtaler eller gennem selvrapportering via elektronisk spørgeskema, som de gravide udfylder ifm. bookning af tid til nakkefoldscanning.
Fødesteder angav, at der blev anvendt betydelige ressourcer på at identificere de mest sårbare gravide så tidligt som muligt for at skræddersy interventionen.
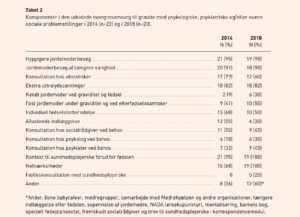
I Tabel 2 ses en oversigt over komponenter i den udvidede svangreomsorg på landets fødesteder i 2014 og 2018. I begge undersøgelser var hyppigere jordemoderbesøg, jordemoderbesøg af længere varighed, konsultation hos obstetrikere (nogle dog ved behov) og kontakt til sundhedsplejersken de mest hyppige komponenter. Fra 2014 til 2018 ses en stigning i andelen af fødesteder med kendt jordemoder-ordning, hvilket forklares ved, at flere regioner har prioriteret kendt jordemoder-ordninger og dermed tilført ressourcer hertil.
Enkelte fødesteder beskrev, at de i 2018 havde tilknyttet en socialrådgiver, og begrundelsen var, at samarbejdet mellem jordemødre og socialrådgiver er meget vigtigt i sociale sager.
I 2018 blev der beskrevet nye komponenter som: kommunal socialrådgiver på sygehusene, fælles konsultation med jordemoder og sundhedsplejerske, brug af mentalisering, NADA (øreakupunktur), faste åbne cafémøder, samarbejde med Mødrehjælpen eller andre private organisationer, udarbejdelse af et særligt fødeplansnotat og supervision af jordemødre. Det blev beskrevet som helt afgørende, at der var tilført regionale ressourcer til betaling af de ekstra komponenter fra 2014 til 2018, da det ellers ikke havde været muligt.
Omkring 2/3 af alle fødesteder havde et tværfagligt samarbejde om målgruppen i denne undersøgelse. Når det tværfaglige samarbejde eksisterede,var det altid med jordemødre og obstetrikere som deltagende partnere. På under halvdelen af fødestederne var der ligeledes samarbejde med socialrådgivere, personale fra barselafdelingerne eller neonatalafdelinger og psykologer og/eller psykiatere.
I 2014 havde 15 ud af 22 fødesteder netværksmøder med aktører fra såvel hospitalssektoren som den kommunale sektor. I 2018 var det gældende for alle, hvor sundhedsplejersken var den hyppigste samarbejdspartner sammen med kommunale sagsbehandlere. Igen blev det angivet af flere, at en stigning i andelen af netværksmøder var foranlediget at sundhedsaftaler mellem regioner og kommuner. Spørgeskemaundersøgelsen giver ikke et indblik i kvaliteten af det tværsektorielle samarbejde, men én chefjordemoder udtrykker det således: "Nu er netværksmøder et arbejde, som fødestederne og kommunerne har forpligtet sig til i forhold til aftaler mellem kommuner og regioner. Det betyder, at der gennemføres netværksmøder med familier, som vi har en bekymring for og ikke kun ved underretninger, og vi oplever, at graviditeten er en mulighed for at styrke kvinden og hendes familie".
Det nævnes også, at jordemødre fra næsten alle fødesteder i 2018 har tværsektorielle samarbejdsmøder med kommunerne. Men da hvert fødested samarbejder med mange kommuner, er det meget ressourcekrævende for fødestedets jordemødre, da de dels skal deltage i mange møder, og endvidere har kommunerne ofte vidt forskellige forretningsgange.
Siden 2014 er der blevet et markant bedre kendskab til de faglige aktører i kommunerne (hovedsagelig sundhedsplejen og kommunale sagsbehandlere), hvilket bl.a. skyldes en del tværsektorielle samarbejdsprojekter i SATS-puljeregi.
Diskussion
Resultaterne af de to nationale spørgeskemaundersøgelser viser, at samtlige fødesteder i begyndelsen af 2018 har et udvidet tilbud til gravide med psykologiske, psykiatriske og/eller svære sociale problemstillinger. I 2014 var tilsvarende gældende for alle på nær et fødested. Fødestederne opfyldte således Sundhedsstyrelsens anbefalinger om en udvidet og målrettet svangresomsorg for denne gruppe af gravide kvinder. Undersøgelserne viste en stor lighed i det udvidede tilbud mellem fødestederne, idet hyppige og længere jordemoderkonsultationer, lægekonsultationer samt sikring af overgangen tilden kommunale sektor via kontakt med sundhedsplejerske var gennemgående komponenter. Der var dog også stor variation i andre komponenter. Endelig blev der beskrevet et voksende tværsektorielt samarbejde, hvor jordemødre deltager i netværksmøder og andet kommunalt samarbejde i stigende grad.
I Sundhedsstyrelsens anbefalinger beskrives det, at den praktiserende læge skal foretage niveauinddelingen af de gravide kvinder ved første svangrekonsultation og anføre det anbefalede niveau for svangreomsorgen på de papirer, som sendes til fødestedet. Dette ville i princippet betyde, at en person (evt. sekretær) på fødestedet alene kunne fordele de gravide til de forskellige tilbud i svangreomsorgen ud fra praktiserende læges anbefalede niveau, hvilket også sker på enkelte fødesteder.
Imidlertid viste spørgeskemaundersøgelserne tydeligt, at fødestederne anvender betydelige ressourcer på yderligere identifikation. En mulig forklaring på dette kan være, at oplysningerne på de papirer, som fødestedet modtager fra egen læge, ikke altid er fyldestgørende til at kunne foretage en niveauinddeling af den gravide. En anden og lige så god forklaring er, at mange af fødestedernes svangresomsorg er så differentieret, at fødestederne selv bliver nødt til at gennemlæse svangrehenvisningerne og måske indhente yderligere informationer for at skræddersy tilbuddet til den enkelte gravide kvinde i forhold til fødestedets tilbud.
Tidlig opsporing af gravide med særlige behov er vigtigt for mest optimalt at kunne målrette svangretilbuddet til den enkelte gravide.
At en væsentlig del af opsporing af gravide med særlige behov samt visitation til relevante tilbud sker på fødestederne, påpeger relevansen af at diskutere planlægningen af hele svangreomsorgen i fremtiden med henblik på at anvende de økonomiske ressourcer bedst muligt.
Det er positivt, at alle fødesteder i Danmark har et udvidet og tværfagligt tilbud til gravide med psykologiske, psykiatriske og/eller sociale problematikker på niveau 3. I et Cochrane review (10) fastslås det, at gravide, der modtager en udvidet psykosocial eller psykologisk intervention, har en nedsat risiko for at få postpartum depression i forhold til gravide, der ikke får dette ekstra tilbud (10).
I 2018 tilbyder flere fødesteder end i 2014 kendt jordemoder- ordning til gravide på niveau 3. Et australsk randomiseret kontrolleret studie har vist, at kendt jordemoder-ordning har positiv betydning på fødemåde og amning hos gravide med risikograviditeter herunder både obstetriske, medicinske og sociale risici (11). Resultatet kan ikke overføres direkte til gruppen af gravide, som beskrives i nærværende kortlægning, men der er alligevel grund til at tro, at kendt jordemoder-ordning kan have en positiv betydning også blandt denne gruppe af danske gravide.
Det er bekymrende, at der kun er en mindre andel af fødeste-der, som tilbyder psykiater- og/eller psykologhjælp til denne målgruppe, da de er i høj risiko for at få postpartum depression (5, 6) og måske ikke selv har ressourcer til at kontakte en privatpraktiserende psykolog eller psykiater.
Flere fødesteder tilbød ekstra ultralydscanning som en mulig komponent i den udvidede omsorg med det sigte at styrke moder- barn tilknytningen, hvilket er på linje med DSOG’s guidelines for sårbare gravide (12).
Spørgeskemaundersøgelserne i hhv. 2014 og 2018 viser stor national variation af komponenter i den udvidede svangreomsorg på niveau 3. Dette afspejler muligvis, at ikke én men mange forskellige former for psykosociale og psykologiske interventioner kan have værdi for disse grupper af gravide (10). I spørgeskemaundersøgelsen fra 2018 beskrives tydeligt en stigning i det tværsektorielle samarbejde. Alle fødesteder angiver i 2018 netværksmøder mellem jordemødre (og evt. flere fagpersoner fra hospitalsvæsnet) og aktører fra den kommunale sektor. Det skal dog bemærkes, at det tværsektorielle arbejde fungerer bedst, når der er aftaler mellem region og kommune( r) om dette.
Konklusion
Der synes at være et stigende fokus på gravides mentale sundhed i planlægningen af svangreomsorgen på de danske fødesteder, hvilket er meget positivt og i tråd med WHO’s og nationale ønsker (13). Det forlyder også fra fødestederne, at denne indsats er meget ressourcekrævende. Det lå imidlertid udenfor nærværende undersøgelses formål at belyse de økonomiske aspekter af indsatsen, herunder om det betyder besparelser på andre områder.
Det ville være ønskeligt, hvis vi i fremtiden i Danmark gennemfører kliniske (randomiserede) studier og dokumenterer effekten af en række komponenter i svangreomsorgen for sårbare gravide. Det gælder både de komponenter, som vi erfaringsmæssigt finder nyttige og vigtige, men også gerne nye tiltag. Indtil denne evidens er publiceret, kan det være relevant med nationale møder om emnet for at kunne inspirere hinanden til det bedst mulige svangretilbud til sårbare gravide.